Caracterización de las potenciales interacciones farmacológicas en pacientes de una unidad de cuidados intensivos en un hospital de tercer nivel de Bogotá
Resumen
Introducción. Las interacciones farmacológicas ocurren con mayor frecuencia en las unidades de cuidados intensivos que en otros servicios. Sin embargo, en Colombia son pocos los estudios en que se han evaluado en pacientes críticamente enfermos.
Objetivos. Caracterizar las potenciales interacciones farmacológicas en las prescripciones de pacientes hospitalizados en una unidad de cuidados intensivos y determinar los factores asociados con su aparición.
Materiales y métodos. Se analizó una cohorte retrospectiva de pacientes hospitalizados en una unidad de cuidados intensivos, durante un periodo de siete meses. Las prescripciones diarias se evaluaron en busca de potenciales interacciones farmacológicas mediante el programa Lexicomp™. Se calculó la incidencia de interacciones, se clasificaron según su tipo, gravedad y grado de documentación, y se evaluaron los factores asociados con su aparición mediante regresión logística.
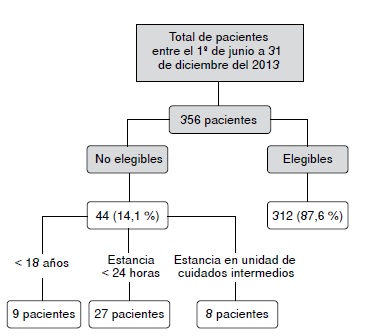
Resultados. La proporción de pacientes con por lo menos una interacción fue de 84 %, en tanto que el 87 % presentó más de una interacción; la mediana fue de seis interacciones por paciente. La más frecuente fue entre el fentanilo y el midazolam (23 %). Las interacciones de gravedad y grado de documentación moderados fueron las más frecuentes (77,6 y 52,6 %, respectivamente). El fármaco índice más frecuente fue el midazolam (12 %) y el precipitante más frecuente, el fentanilo (10,6 %). La
edad (odds ratio, OR=3,1) y el número de medicamentos (OR=11,8), se asociaron con la aparición de interacciones.
Conclusiones. Dada su elevada frecuencia y potencial impacto negativo es importante vigilar sistemáticamente las prescripciones en cuidados intensivos para detectar las interacciones, con el fin de contribuir al uso racional de los medicamentos y a mejorar la calidad de la atención.
Descargas
Referencias bibliográficas
Rodrigues DA, editor. Drug-drug interactions. Second edition. London: Informa Health Care. 2008. p. 768.
Pirmohamed M, James S, Meakin S, Green C, Scout A, Walley T, et al. Adverse drug reactions as cause of admission to hospital: Prospective analysis of 18.820 patients. BMJ. 2004; 329:15-9. https://doi.org/10.1136/bmj.329.7456.15
Pouyanne P, Haramburu F, Imbs J, Bégaud B. Admissions to hospital caused by adverse drug reactions: Cross sectional incidence study. BMJ. 2000;320:1036-45. https://doi.org/10.1136/bmj.320.7241.1036
Becker ML, Kallewaard M, Caspers PW, Visser LE, Leufkens HG, Stricker BH. Hospitalizations and emergency department visits due to drug–drug interactions: A literature review. Pharmacoepidemiol Drug Saf. 2007;16:641-51. https://doi.org/10.1002/pds.1351
Caribé RA, Chaves GR, Pocognoni JD, Souza IA. Potenciales interacciones medicamentosas en pacientes con sepsis internados en la unidad de terapia intensiva. Farm Hosp. 2013;37:383-7. https://doi.org/10.7399/FH.2013.37.5.534
Rivkin A, Yin H. Evaluation of the role of the critical care pharmacist in identifying and avoiding or minimizing significant drug-drug interactions in medical intensive care patients. J Crit Care. 2011;26:104.e1-6. https://doi.org/10.1016/j.jcrc.2010.04.014
Reis AM, Cassiani SH. Prevalence of potential drug interactions in patients in an intensive care unit of a university hospital in Brazil. Clinics (Sao Paulo). 2011;66:9-15. https://doi.org/10.1590/S1807-59322011000100003
Plaza J, Álamo M, Torres P, Fuentes A, López F. Interacciones de medicamentos y eventos adversos en fármacos utilizados en una unidad de cuidados intensivos. Rev Med Chile. 2010;138 452-60. https://doi.org/10.4067/S0034-98872010000400009
Bergk V, Gasse C, Rothenbacher D, Loew M, Brenner H, Haefeli WE. Drug interactions in primary care: Impact of a new algorithm on risk determination. Clin Pharmacol Ther. 2004;76:85-96. https://doi.org/10.1016/j.clpt.2004.02.009
Askari M, Eslami S, Louws M, Wierenga PC, Dongelmans DA, Kuiper RA, et al. Frequency and nature of drug-drug interactions in the intensive care unit. Pharmacoepidemiol Drug Saf. 2013;22:430-7. https://doi.org/10.1002/pds.3415
Smithburger P, Kane-Gill SL, Seybert AL. Drug–drug interactions in the medical intensive care unit: An assessment of frequency, severity and the medications involved. Int J Pharma Pract. 2012;20:402-8. https://doi.org/10.1111/j.2042-7174.2012.00221.x
Institute of Medicine (US) Committee on Quality of Health Care in America; Kohn LT, Corrigan JM, Donaldson MS, editors. To err is human: Building a safer health system. Washington (DC): National Academies Press (US); 2000. Fecha de consulta: 17 de febrero de 2017. Disponible en: https://www.ncbi.nlm.nih.gov/books/NBK225182/
Almeida SM, Gama SC, Akamine N. Prevalence and classification of drug-drug interactions in intensive care patients, Einstein (Sao Paulo). 2007;5:347-51.
McFarland HM. Identification and management of drug interactions. Medscape. Fecha de consulta: 20 de mayo de 2016. Disponible en: http://www.medscape.org/viewarticle/418376
Joseph A. Khan A. A comparison of the Micromedex vs. Lexicomp medicine information databases. Fecha de consulta: 20 de mayo de 2016. Disponible en: http://www.
ukmi.nhs.uk/filestore/misc/AcomparisonoftheMicromedexandLexi-compDatabases.pdf
Barrons R. Evaluation of personal digital assistant software for drug interactions. Am J Health Syst Pharm. 2004;61:380-5.
Carvalho RE, Reis AM, Faria LM, ZagoKS, Cassiani SH. Prevalence of drug interactions in intensive care units in Brazil. Acta Paul Enferm. 2013;26:150-7.
Hammes J, Pfuetzenreiter F, daSilveira F, Koenig A, AdrienoWestphal G. Potential drug interactions prevalence in intensive care units. Rev Bras Ter Intensiva. 2008;20:349-54. https://doi.org/10.1590/S0103-507X2008000400006
Cruciol-Souza JM, Thomson JC. Prevalence of potential drug-drug interactions and its associated factors in a Brazilian teaching hospital. J Pharm Pharm Sci. 2006;9:427-33.
Devlin JW, Roberts RJ. Pharmacology of commonly used analgesics and sedatives in the ICU: Benzodiazepines, propofol, and opioids. Crit Care Clin. 2009;25:431-49.
https://doi.org/10.1016/j.ccc.2009.03.003
Riker RR, Fraser GL. Altering intensive care sedation paradigms to improve patient outcomes. Crit Care Clin. 2009;25:527-38. https://doi.org/10.1016/j.ccc.2009.05.004
Schweickert WD, Kress JP. Strategies to optimize analgesia and sedation. Crit Care. 2008;12(Suppl.3):S6. https://doi.org/10.1186/cc6151
López JM. Metabolismo de fármacos: enzimas CYP3A (sub familia del citocromo P450). Fecha de consulta: 21 de marzo de 2013. Disponible en: http://www.info-farmacia.com/bioquimica/metabolismo-de-farmacos-enzimas-cyp3asub-familia-del-citocromo-p450
Hansten PD. Drug interaction management. Pharm World Sci. 2003;25:94-7. https://doi.org/10.1023/A:1024077018902
Elanjian S, Gora ML, Symes LR. Methods used by pharmacy departments to identify drugs interactions. Am J Hosp Pharm. 1993;50:2546-9.
Bucşa C, Farcaş A, Cazacu I, Leucuta D, Achimas-Cadariu A, Mogosan C, et al. How many potential drug–drug interactions cause adverse drug reactions in hospitalized patients? Eur J Intern Med. 2013;24:27-33. https://doi.org/10.1016/j.ejim.2012.09.011
Lima RE, Cassiani SH. Potential drug interactions in intensive care patients at a teaching hospital. Rev Lat Am Enfermagem. 2009;17:222-7. https://doi.org/10.1590/S0104-11692009000200013
El Samia Mohamed SMA, Gad ZM, El-Nimr NA, Abdel Razek AAH. Prevalence and pattern of potential drug-drug interactions in the critical care units of a tertiary hospital in Alexandria, Egypt. Adv Pharmacoepidemiol Drug Saf. 2013;2:144-54. https://doi.org/10.4172/2167-1052.1000144
Algunos artículos similares:
- Marcela Varona, Gloria Lucía Henao, Sonia Díaz, Angélica Lancheros, Álix Murcia, Nelcy Rodríguez, Víctor Hugo Álvarez, Evaluación de los efectos del glifosato y otros plaguicidas en la salud humana en zonas objeto del programa de erradicación de cultivos ilícitos , Biomédica: Vol. 29 Núm. 3 (2009)
- Flor de María Cáceres, Luis Carlos Orozco, Incidencia y factores asociados al abandono del tratamiento antituberculoso , Biomédica: Vol. 27 Núm. 4 (2007)
- Ricardo Sánchez, Gerardo Téllez, Luis Eduardo Jaramillo, Edad de inicio de los síntomas y sexo en pacientes con trastorno del espectro esquizofrénico , Biomédica: Vol. 32 Núm. 2 (2012)
- Pablo Enrique Chaparro, Ingrid García, Martha Inírida Guerrero, Clara Inés León, Situación de la tuberculosis en Colombia, 2002. , Biomédica: Vol. 24 (2004): Suplemento 1
- Claudia Lucía Figueroa, Margarita Gélvez, Jürg Niederbacher, Reguladores de integridad endotelial como posibles predictores de la gravedad en casos de dengue , Biomédica: Vol. 36 (2016): Suplemento 2, Enfermedades virales
- José Roberto Támara-Ramírez, Carlos Arturo Álvarez, Jesús Rodríguez, Pérdida de seguimiento y factores asociados en pacientes inscritos en el programa de HIV/sida del Hospital Universitario San Ignacio, Colombia, 2012-2013 , Biomédica: Vol. 36 Núm. 2 (2016)
- Isabel Pérez-Olmos, Delia Bustamante, Milcíades Ibáñez-Pinilla, Polimorfismo del gen del transportador de serotonina (5-HTT) y trastorno de depresión mayor en pacientes en Bogotá, Colombia , Biomédica: Vol. 36 Núm. 2 (2016)
- Marlene Reyes, Ángela Torres, Lyda Esteban, Mónica Flórez, Víctor Manuel Angulo, Riesgo de transmisión de la enfermedad de Chagas por intrusión de triatominos y mamíferos silvestres en Bucaramanga, Santander, Colombia , Biomédica: Vol. 37 Núm. 1 (2017)
- Alejandra Lozano, Julio César Martínez , Jorge Uribe, Alberto Gómez, Sneider Alberto Figueredo , Ignacio Briceño, De curandis hominum morbis: una receta médica del siglo XVIII para el sarampión y las viruelas en el Nuevo Reino de Granada , Biomédica: Vol. 40 Núm. 3 (2020)
- Lorena Peñaloza, Catalina Forero, Camila Céspedes, Caracterización de pacientes con hipotiroidismo congénito en el Hospital Universitario San Ignacio entre 2001 y 2017 , Biomédica: Vol. 40 Núm. 3 (2020)
| Estadísticas de artículo | |
|---|---|
| Vistas de resúmenes | |
| Vistas de PDF | |
| Descargas de PDF | |
| Vistas de HTML | |
| Otras vistas | |

























