Costos directos de la infección adquirida en la comunidad en neonatos a término con bajo riesgo al nacer, Cundinamarca, Colombia
Resumen
Introducción. El 50 % de los episodios de sepsis neonatal se originan en la comunidad, con un gran porcentaje de mortalidad y complicaciones.
Objetivo. Estimar los costos directos de la hospitalización por infección neonatal adquirida en la comunidad en neonatos a término con bajo riesgo al nacer.
Materiales y métodos. Se utilizó la perspectiva del tercer pagador y la técnica de microcosteo; el horizonte de tiempo fue la duración de la hospitalización. La determinación de las situaciones generadoras de costos se obtuvo por medio de un consenso de expertos y se cuantificaron con base en la factura detallada de la atención de 337 neonatos hospitalizados. Los costos de los medicamentos se calcularon con base en el Sistema de Información de Precios de Medicamentos (SISMED) y, el de los procedimientos, según los manuales tarifarios ISS 2001 con porcentaje de ajuste y el seguro obligatorio de accidentes de tráfico (SOAT). Para incorporar la variabilidad de la información en la estimación, se obtuvo una distribución de los costos usando el método de bootstrapping.
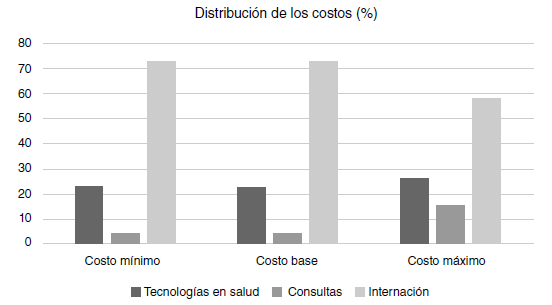
Resultados. Se incluyeron las facturas por la atención de 337 recién nacidos. El promedio de costos directos de la atención por paciente fue de COL$ 2’773.965 (desviación estándar, DE=$ 198.813,5; IC95%: $ 2’384.298 - $ 3’163.632). Las principales categorías generadoras de costos fueron la internación en la unidad de cuidados intensivos y las tecnologías en salud. Los costos siguieron una una distribución logarítmica normal (log-normal).
Conclusiones. Las categorías con mayor impacto en los costos fueron la internación en la unidad neonatal y las tecnologías en salud. Los costos se ajustaron a una distribución logarítmica normal.
Descargas
Referencias bibliográficas
Yang X, Meng T. Admission of full-term infants to the neonatal intensive care unit: A 9.5-year review in a tertiary teaching hospital. J Matern Neonatal Med. 2020;33:3003-9. https://doi.org/10.1080/14767058.2019.1566901
Santos Burgoa-Larrañaga L, Iglesias-Leboreiro J, Bernardez-Zapata I. Early discharge of the healthy newborn from the nursery of the Hospital Español de México. Rev Med Inst Mex Seguro Soc. 2016;54:696-705.
Harron K, Gilbert R, Cromwell D, Oddie S, van der Meulen J. Newborn length of stay and risk of readmission. Paediatr Perinat Epidemiol. 2017;31:221-32. https://doi.org/10.1111/ppe.12359
Waters D, Jawad I, Ahmad A, Lukšić I, Nair H, Zgaga L, et al. Aetiology of communityacquired neonatal sepsis in low- and middle-income countries. J Glob Health. 2011;1:154-70.
Weber MW, Carlin JB, Gatchalian S, Lehmann D, Muhe L, Mulholland EK. Predictors of neonatal sepsis in developing countries. Pediatr Infect Dis J. 2003;22:711-7. https://doi.org/10.1097/01.inf.0000078163.80807.88
Osrin D, Vergnano S, Costello A. Serious bacterial infections in newborn infants in developing countries. Curr Opin Infect Dis. 2004;17:217-24. https://doi.org/10.1097/00001432-200406000-00008
Downie L, Armiento R, Subhi R, Kelly J, Clifford V, Duke T. Community-acquired neonatal and infant sepsis in developing countries: Efficacy of WHO’s currently recommended antibiotics -Systematic review and meta-analysis. Arch Dis Child. 2013;98:146-54. https://doi.org/10.1136/archdischild-2012-30203
Jaramillo-Mejía MC, Chernichovsky D, Jiménez-Moleón JJ. Brechas regionales de la mortalidad infantil en Colombia. Rev Peru Med Exp Salud Pública. 2014;30:550-9.
Stoll BJ, Gary L. Darmstadt AK. Neonatal infections: A global perspective. En: Wilson C, Nizet V, Maldonado Y, Remington J. Klein J, editors. Remington and Klein’s Infectious diseases of the fetus and newborn infant. Eighth edition. Amsterdam: Saunders; 2016. p. 24-53.
Bulkowstein S, Ben-Shimol S, Givon-Lavi N, Melamed R, Shany E, Greenberg D. Comparison of early onset sepsis and community-acquired late onset sepsis in infants less than 3 months of age. BMC Pediatr. 2016;16:82. https://doi.org/10.1186/s12887-016-0618-6
Lantos JD, Meadow WL. Costs and end-of-life care in the NICU: Lessons for the MICU? J Law, Med Ethics. 2011;39:194-200. https://doi.org/10.1111/j.1748-720X.2011.00588.x
Mugford M. Outcome and cost of neonatal intensive care. Curr Paediatr. 1994;4:30-2.
WHO. Disease burden and mortality estimates. Geneva: WHO; 2019. Fecha de consulta: 6 de agosto de 2020. Disponible en: http://www.who.int/healthinfo/global_burden_disease/estimates/en/
Murthy S, John D, Godinho IP, Godinho MA, Guddattu V, Nair NS. A protocol for a systematic review of economic evaluation studies conducted on neonatal systemic infections in South Asia. Syst Rev. 2017;6:252. https://doi.org/10.1186/s13643-017-0648-7
Mejía-Mejía A, Moreno-Viscaya M. Evaluación económica para la toma de decisiones en salud en Colombia. Superintendencia Nacional de Salud. 2014;5:70-7.
Departamento Administrativo Nacional de Estadísticas, DANE. Defunciones no fetales. Internet. Primeras causas de defunción. 2019. Fecha de consulta: 6 de agosto de 2020. Disponible en: https://www.dane.gov.co/index.php/estadisticas-por-tema/salud/nacimientosy-defunciones/defunciones-no-fetales
Liu L, Oza S, Hogan D, Chu Y, Perin J, Zhu J, et al. Global, regional, and national causes of under-5 mortality in 2000–15: An updated systematic analysis with implications for the Sustainable Development Goals. Lancet. 2016;388:3027-35. https://doi.org/10.1016/S0140-6736(16)31593-8
Cheah IGS. Economic assessment of neonatal intensive care. Transl Pediatr. 2019;8:246-56. https://doi.org/10.21037/tp.2019.07.03
Alvarado-Jaramillo JC, Gonzáles-Ramos AJ, Mendoza-Arana P. Análisis de costos en dos unidades de cuidados intensivos pediátricos del Ministerio de Salud del Perú. Anales de la Facultad de Medicina. 2011;72:249-54.
Shanmugasundaram R, Padmapriya E, Shyamala J. Cost of neonatal intensive care. Indian J Pediatr. 1998;65:249-55. https://doi.org/10.1007/BF02752301
Profit J, Lee D, Zupancic JA, Papile L, Gutiérrez C, Goldie SJ, et al. Clinical benefits, costs, and cost-effectiveness of neonatal intensive care in México. PLoS Med. 2010;7:e1000379. https://doi.org/10.1371/journal.pmed.1000379
Amador-Morán R, Labrada-Despaigne A, Campo-González A, Díaz-Aguilar R. Costo-beneficio en una unidad de cuidados intensivos neonatales. Rev Cubana Pediatr. 2011;83:166-72.
Lassi ZS, Bhutta ZA. Community-based intervention packages for reducing maternal and neonatal morbidity and mortality and improving neonatal outcomes. Cochrane Database Syst Rev. 2015;3:CD007754. https://doi.org/10.1002/14651858.CD007754.pub3
Nkonki LL, Chola LL, Tugendhaft AA, Hofman KK. Modelling the cost of community interventions to reduce child mortality in South Africa using the Lives Saved Tool (LiST). BMJ Open. 2017;7:e011425. https://doi.org/10.1136/bmjopen-2016-011425
Mangham-Jefferies L, Pitt C, Cousens S, Mills A, Schellenberg J. Cost-effectiveness of strategies to improve the utilization and provision of maternal and newborn health care in low-income and lower-middle-income countries: A systematic review. BMC Pregnancy Childbirth. 2014;14:243. https://doi.org/10.1186/1471-2393-14-243
Bhutta ZA, Das JK, Bahl R, Lawn JE, Salam RA, Paul VK, et al. Can available interventions end preventable deaths in mothers, newborn babies, and stillbirths, and at what cost? Lancet. 2014;384:347-70. https://doi.org/10.1016/S0140-6736(14)60792-3
Ranjeva SL, Warf BC, Schiff SJ. Economic burden of neonatal sepsis in sub-Saharan Africa. BMJ Glob Health. 2018;3:e000347. https://doi.org/10.1136/bmjgh-2017-000347
Algunos artículos similares:
- Luis Miguel Sosa, Luz Libia Cala, Julio César Mantilla, Tuberculosis congénita asociada con tuberculosis materna miliar diseminada , Biomédica: Vol. 27 Núm. 4 (2007)
- Karen Melissa Ordóñez, Odismar Andrea Hernández, Jorge Alberto Cortés, María José López, Gladys Alfonso, Alejandro Junca, Endocarditis infecciosa izquierda por Pseudomonas aeruginosa tratada médicamente , Biomédica: Vol. 30 Núm. 2 (2010)
- Hollman Miller, Gerzaín Rodríguez, Tungiasis en población indígena del departamento de Vaupés: epidemiología, clínica, tratamiento y prevención , Biomédica: Vol. 30 Núm. 2 (2010)
- Jairo Lizarazo, Melva Linares, Catalina de Bedout, Ángela Restrepo, Clara Inés Agudelo, Elizabeth Castañeda, Grupo Colombiano para el Estudio de la Criptococosis, Estudio clínico y epidemiológico de la criptococosis en Colombia: resultados de nueve años de la encuesta nacional, 1997-2005 , Biomédica: Vol. 27 Núm. 1 (2007)
- Álvaro J. Ruiz, Pablo J. Aschner, María Fernanda Puerta, Rafael Alfonso-Cristancho, Estudio IDEA (International Day for Evaluation of Abdominal Obesity): prevalencia de obesidad abdominal y factores de riesgo asociados en atención primaria en Colombia , Biomédica: Vol. 32 Núm. 4 (2012)
- Andrés Leonardo González, Aura Lucía Leal, Jorge Alberto Cortés, Ricardo Sánchez, Liliana Isabel Barrero, Juan Sebastián Castillo, Carlos Arturo Álvarez, Efecto del tratamiento antibiótico inicial adecuado sobre la mortalidad en pacientes en estado crítico con bacteriemia por Pseudomonas aeruginosa , Biomédica: Vol. 34 (2014): Abril, Suplemento 1, Resistencia bacteriana
- Doris Cardona, Ángela María Segura, Adriana Espinosa, Alejandra Segura, Homicidios y suicidios en jóvenes de 15 a 24 años, Colombia, 1998-2008 , Biomédica: Vol. 33 Núm. 4 (2013)
- Ricardo Pineda-Tamayo, Giovanna Arcila, Patricia Restrepo, Juan Manuel Anaya, Impacto de la enfermedad cardiovascular en los costos de hospitalización de pacientes con artritis reumatoidea. , Biomédica: Vol. 24 Núm. 4 (2004)
- Myriam Janeth Salazar, Ligia Inés Moncada, Ciclo de vida de Culex quinquefasciatus Say, 1826 (Diptera: Culicidae) bajo condiciones no controladas en Bogotá. , Biomédica: Vol. 24 Núm. 4 (2004)
- Angela María Segura, Juan José Rey, María Patricia Arbelaéz, Tendencia de la mortalidad y los egresos hospitalarios por tuberculosis, antes y durante la implementación de la reforma del sector salud, Colombia, 1985-1999. , Biomédica: Vol. 24 (2004): Suplemento 1
| Estadísticas de artículo | |
|---|---|
| Vistas de resúmenes | |
| Vistas de PDF | |
| Descargas de PDF | |
| Vistas de HTML | |
| Otras vistas | |

























