Aspergilosis invasiva con compromiso óseo en lactante de cuatro meses con enfermedad granulomatosa crónica
Resumen
La enfermedad granulomatosa crónica es el error innato de la inmunidad que se acompaña con mayor frecuencia de aspergilosis invasiva. En esta enfermedad, la aspergilosis invasiva se presenta en la adolescencia y es rara antes del año de vida. Se presenta el caso de un infante con enfermedad granulomatosa crónica y aspergilosis invasiva.
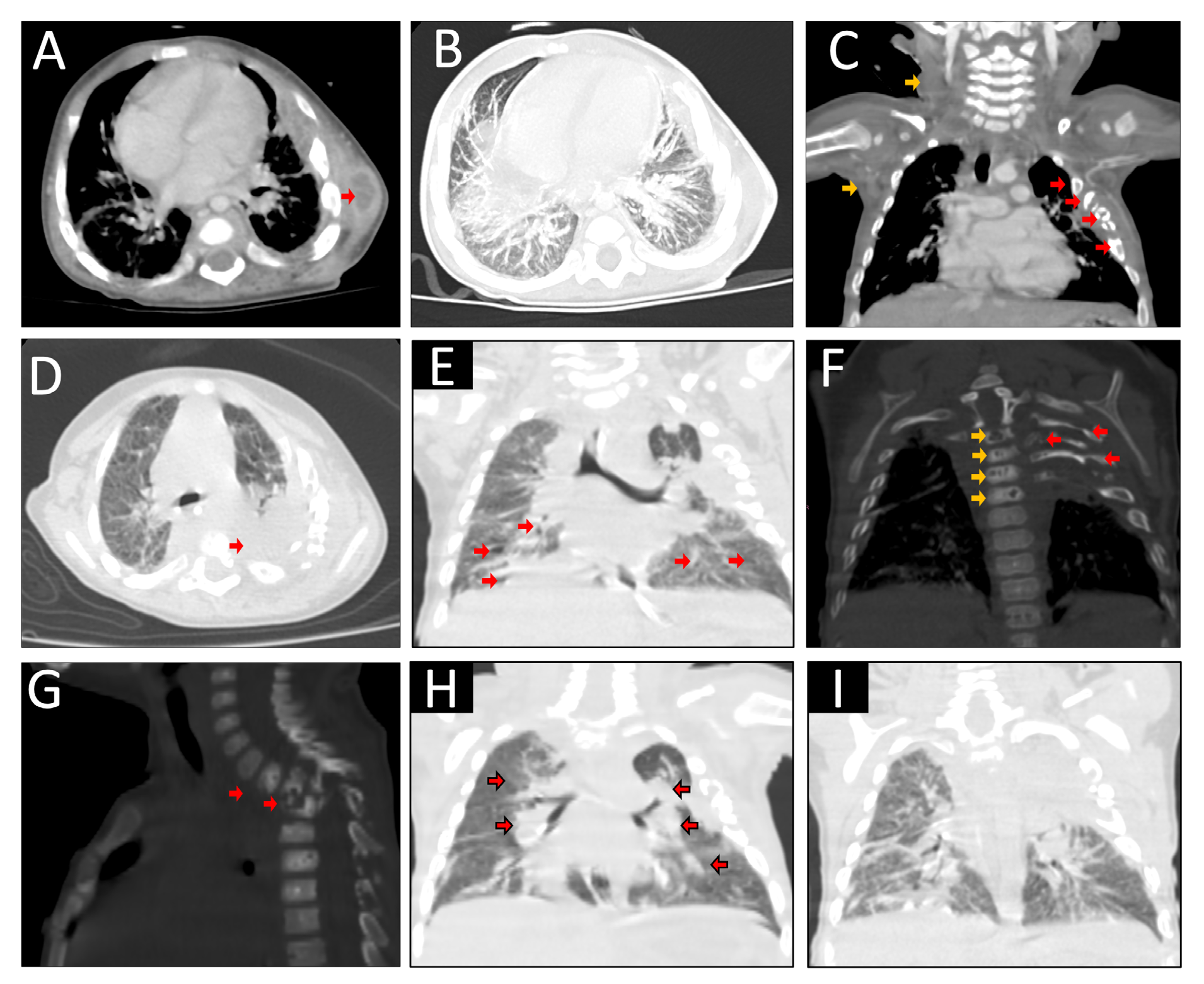
Se trata de un lactante de sexo masculino de cuatro meses de edad, de madre hipotiroidea y con quien convive en la celda de la cárcel. El infante presentó tumores en la región axilar izquierda y la radiografía de tórax sugirió fracturas costales; fue hospitalizado ante la sospecha de maltrato infantil. En la tomografía de tórax se observó un absceso axilar, osteólisis de costillas, neumonía y nódulos pulmonares; el paciente recibió antibióticos de amplio espectro y fue dado de alta.
A los ocho meses, reingresó por fiebre y extensión del absceso purulento hacia la región escapular izquierda; en la tomografía se observaron imágenes de empeoramiento de la condición. Se aisló Aspergillus fumigatus de la secreción del absceso y se diagnosticó aspergilosis invasiva; se inició tratamiento con voriconazol por 28 días. Mediante la prueba de dihidrorrodamina, se diagnosticó enfermedad granulomatosa crónica causada por la variante patógena c.80_83del/Y del gen CYBB, portada por la madre (c.80_83del/WT).
A los 12 meses, el paciente reingresó nuevamente por aspergilosis invasiva, resistente al tratamiento, con desenlace fatal.
Descargas
Referencias bibliográficas
Antachopoulos C, Walsh TJ, Roilides E. Fungal infections in primary immunodeficiencies. Eur J Pediatr. 2007;166:1099-117. https://doi.org/10.1007/s00431-007-0527-7
Zaoutis TE, Heydon K, Chu JH, Walsh TJ, Steinbach WJ. Epidemiology, outcomes, and costs of invasive aspergillosis in immunocompromised children in the United States, 2000. Pediatrics. 2006;117:e711-6. https://doi.org/10.1542/peds.2005-1161
Henriet S, Verweij PE, Holland SM, Warris A. Invasive fungal infections in patients with chronic granulomatous disease. Adv Exp Med Biol. 2013:764:27-55. http://doi.org/10.1007/978-1-4614-4726-9_3
King J, Henriet S, Warris A. Aspergillosis in chronic granulomatous disease. J Fungi (Basel). 2016;2:15. https://doi.org/10.3390/jof2020015
Marciano BE, Spalding C, Fitzgerald A, Mann D, Brown T, Osgood S, et al. Common severe infections in chronic granulomatous disease. Clin Infect Dis. 2015;60:1176-83. https://doi.org/10.1093/cid/ciu1154
Saito S, Oda A, Kasai M, Minami K, Nagumo H, Shiohara M, et al. A neonatal case of chronic granulomatous disease, initially presented with invasive pulmonary aspergillosis. J Infect Chemother. 2014;20:220-3. http://doi.org/10.1016/j.jiac.2013.10.008
Yoo YJ, Sun JS, Lee JH, Jung HJ, Koh YH, Jung J, et al. Atypical presentation of chronic granulomatous disease in a neonate with a pulmonary granuloma mimicking a tumor: A case report. J Korean Soc Radiol. 2020;81:990. http://doi.org/10.3348/jksr.2020.81.4.990
Herman TE, Siegel MJ. Chronic granulomatous disease of childhood: Neonatal Serratia, hepatic abscesses, and pulmonary aspergillosis. J Perinatol. 2002;22:255-6. http://doi.org/10.1038/sj.jp.7210708
Lee BW, Yap HK. Polyarthritis resembling juvenile rheumatoid arthritis in a girl with chronic granulomatous disease. Arthritis Rheum. 1994;37:773-6. http://doi.org/10.1002/art.1780370524
Davoodi P, Wright SA, Brown EV, Perry JR. Rare diagnosis in a neonate who presents with fever. Clin Pediatr (Phila). 2015;54:91-3. http://doi.org/10.1177/0009922814541809
Chang JH, Boxer LA. Case 2: Infant with lung nodules. Paediatr Child Health. 2007;12:313-6. http://doi.org/10.1093/pch/12.4.229
Mouy R, Ropert JC, Donadieu J, Hubert P, de Blic J, Revillon Y, et al. Granulomatose septique chronique révélée par une aspergillose pulmonaire néonatale. Arch Pediatr. 1995;2:861-4. http://doi.org/10.1016/0929-693x(96)81264-4
Guo C, Chen X, Wang J, Liu F, Liang Y, Yang J, et al. Clinical manifestations and genetic analysis of 4 children with chronic granulomatous disease. Medicine (Baltimore). 2020;99:1-7. http://doi.org/10.1097/md.0000000000020599
Theobald I, Fischbach R, Hülskamp G, Franzius C, Frosch M, Roth J, et al. Pulmonale aspergillose als erstmanifestation einer septischen granulomatose (chronic granulomatous disease, CGD) bei eineiigen weiblichen zwillingsfrühgeborenen und ausbreitungsdiagnostik mittels FDG-PET. Radiologe. 2002;42:42-5. https://doi.org/10.1007/s117-002-8116-0
Lamberto Y, Domínguez C, Arechavala A, Saúl P, Chediack V, Cunto E. Aspergilosis invasiva: definiciones, diagnóstico y tratamiento. Medicina (B Aires). 2023;83:82-95.
Bukkems LMP, van Dommelen L, Regis M, van den Heuvel E, Nieuwenhuizen L. The use of galactomannan antigen assays for the diagnosis of invasive pulmonary aspergillosis in the hematological patient: A systematic review and meta-analysis. J Fungi (Basel). 2023;9:674. https://doi.org/10.3390/jof9060674
Yeoh DK, McMullan BJ, Clark JE, Slavin MA, Haeusler GM, Blyth CC. The challenge of diagnosing invasive pulmonary aspergillosis in children: A review of existing and emerging tools. Mycopathologia. 2023;188:731-43. https://doi.org/10.1007/s11046-023-00714-4
Patterson TF, Thompson GR, Denning DW, Fishman JA, Hadley S, Herbrecht R, et al. Practice guidelines for the diagnosis and management of aspergillosis: 2016 update by the Infectious Diseases Society of America. Clin Infect Dis. 2016;63:e1-60. https://doi.org/10.1093/cid/ciw326
Douglas AP, Smibert OliviaC, Bajel A, Halliday CL, Lavee O, McMullan B, et al. Consensus guidelines for the diagnosis and management of invasive aspergillosis, 2021. Intern Med J. 2021;51:143-76. https://doi.org/10.1111/imj.15591
Abo YN, Gwee A, Osowicki J. Rare infant case of pulmonary aspergilloma highlighting common challenges with voriconazole dosing. Pediatr Infect Dis J. 2021;40:227-30. https://doi.org/10.1097/INF.0000000000002959
Kuruvilla M, de la Morena MT. Antibiotic prophylaxis in primary immune deficiency disorders. J Allergy Clin Immunol Pract. 2013;1:573-82. http://doi.org/10.1016/j.jaip.2013.09.013
Algunos artículos similares:
- María Lilia Díaz, Sulma Muñoz, Liz Betty Garcíad, Tuberculosis en el Hospital Universitario San José, Popayán, 1998-2000. , Biomédica: Vol. 24 (2004): Suplemento 1
- Beatriz Eugenia Alvarado, Luis Reinel Vásquez, Determinantes sociales, prácticas de alimentación y consecuencias nutricionales del parasitismo intestinal en niños de 7 a 18 meses de edad en Guapi, Cauca. , Biomédica: Vol. 26 Núm. 1 (2006)
- Nelson Muñoz, Hernando Pinzón, Hugo Vizcaíno, Carlos Moneriz, Hemorragia cerebrovascular asociada con infección por citomegalovirus en un lactante menor , Biomédica: Vol. 34 Núm. 4 (2014)
- Jefferson Antonio Buendía, Juana Patricia Sánchez-Villamil, Gabriela Urman, Estrategia más costo-efectiva para el diagnóstico de la infección bacteriana grave en lactantes con síndrome febril sin foco , Biomédica: Vol. 36 Núm. 3 (2016)
- Adela Isabel Herrera, Kelly Bolaños, Javier Torres, Beatriz Gracia, Medición de la ingestión de sodio en la dieta de un grupo de niños entre uno y 18 meses de edad en una consulta pediátrica en Cali, Colombia , Biomédica: Vol. 36 Núm. 4 (2016)
- Daniel Zenteno, Rubén Peña, Claudia Fuentes, Jaime Tapia, Daniela Verbal, Iván Rodríguez-Núñez, Efecto de un enfoque estandarizado para el manejo de lactantes hospitalizados por eventos aparentemente letales , Biomédica: Vol. 38 Núm. 4 (2018)
- Katherine Barrios , Oscar Patiño, Nelson Muñoz, Carlos Moneriz, Histiocitosis congénita de células de Langerhans , Biomédica: Vol. 40 Núm. 3 (2020)
- María Alejandra Pérez, Luisa Martínez, Juan Bravo, Brenda Rodríguez, Paola Quintero , Pablo Moncada, Infección por Aspergillus flavus y Rhizopus oryzae complex en paciente con diabetes mellitus , Biomédica: Vol. 43 Núm. 1 (2023)
- Eduardo García-Salazar, Sandra Benavidez-López, Alexandro Bonifaz, Emma Alejandra Hernández-Mendoza, Xóchitl Ramírez-Magaña, María del Rocío Reyes-Montes, Esperanza Duarte-Escalante, Gustavo Acosta-Altamirano, María Guadalupe Frías-De-León , Coinfección o sobreinfección fúngica en pacientes con COVID-19 en un hospital de tercer nivel en México , Biomédica: Vol. 44 Núm. 3 (2024)
Derechos de autor 2024 Biomédica

Esta obra está bajo una licencia internacional Creative Commons Atribución 4.0.
| Estadísticas de artículo | |
|---|---|
| Vistas de resúmenes | |
| Vistas de PDF | |
| Descargas de PDF | |
| Vistas de HTML | |
| Otras vistas | |

























