Histiocitosis congénita de células de Langerhans
Resumen
La histiocitosis de células de Langerhans es una enfermedad poco frecuente, cuyas manifestaciones clínicas pueden aparecer en el periodo neonatal y varían desde lesiones óseas aisladas hasta un compromiso sistémico.
Se describe un caso de histiocitosis de células de Langerhans y se revisa la literatura médica sobre las manifestaciones clínicas, el diagnóstico y el tratamiento. El paciente de un mes de nacido fue llevado a consulta por presentar adenopatías y lesiones en la piel que, inicialmente, fueron tratadas como reacción a una infección. La enfermedad continuó su progresión sin que hubiera mejoría con el tratamiento, hasta que el paciente falleció por falla respiratoria.
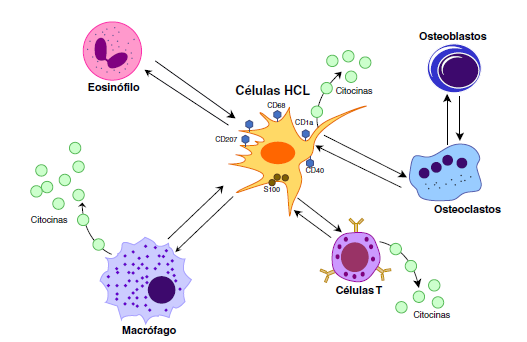
La biopsia de ganglio linfático y la de piel revelaron infiltración de células atípicas, y la inmunohistoquímica resultó positiva para las proteínas S100, CD1 y CD68, con lo cual se confirmó el diagnóstico de histiocitosis de células de Langerhans.
Esta alteración representa un gran desafío clínico, por lo que es importante alertar y sensibilizar al equipo médico para lograr un diagnóstico y un tratamiento más oportunos.
Descargas
Referencias bibliográficas
Morimoto A, Oh Y, Shioda Y, Kudo K, Imamura T. Recent advances in Langerhans cell histiocytosis. Pediatr Int. 2014;56:451-61. https://doi.org/10.1111/ped.12380
Filipovich A, McClain K, Grom A. Histiocytic disorders: Recent insights into pathophysiology and practical guidelines. Biol Blood Marrow Transplant. 2010;16(Suppl.):S82-9. https://doi.org/10.1016/j.bbmt.2009.11.014
Jaffe R. The diagnostic histopathology of Langerhans cell histiocytosis. In: Egeler RM, Weitzman S, editors. Histiocytic disorders of children and adults: Basic science, clinical features and therapy. Cambridge: Cambridge University Press; 2005. p. 14-39. https://doi.org/10.1017/CBO9780511545252.003
Jezierska M, Stefanowicz J, Romanowicz G, Kosiak W, Lange M. Langerhans cell histiocytosis in children - a disease with many faces. Recent advances in pathogenesis, diagnostic examinations and treatment. Postepy Dermatol Alergol. 2018;35:6-17. https://doi.org/10.5114/pdia.2017.67095
Abla O, Egeler RM, Weitzman S. Langerhans cell histiocytosis: Current concepts and treatments. Cancer Treat Rev. 2010;36:354-9. https://doi.org/10.1016/j.ctrv.2010.02.012
Grana N. Langerhans cell histiocytosis. Cancer Control. 2014;21:328-34. https://doi.org/10.1177/107327481402100409
Salotti JA, Nanduri V, Pearce MS, Parker L, Lynn R, Windebank KP. Incidence and clinical features of Langerhans cell histiocytosis in the UK and Ireland. Arch Dis Child. 2009;94:376-80. https://doi.org/10.1136/adc.2008.144527
Castro EC, Blázquez C, Boyd J, Correa H, de Chadarevian JP, Felgar RE, et al. Clinicopathologic features of histiocytic lesions following ALL, with a review of the literature. Pediatr Dev Pathol. 2010;13:225-37. https://doi.org/10.2350/09-03-0622-OA.1
Krooks J, Minkov M, Weatherall AG. Langerhans cell histiocytosis in children: Diagnosis, differential diagnosis, treatment, sequelae, and standardized follow-up. J Am Acad Dermatol. 2018;78:1047-56. https://doi.org/10.1016/j.jaad.2017.05.060
Frade AP, Godinho MM, Batalha AB, Bueno APS. Congenital Langerhans cell histiocytosis: A good prognosis disease? An Bras Dermatol. 2017;92:40-2. https://doi.org/10.1590/abd1806-4841.20175308
Grois N, Pötschger U, Prosch H, Minkov M, Arico M, Braier J, et al. Risk factors for diabetes insipidus in langerhans cell histiocytosis. Pediatr Blood Cancer. 2006;46:228-33. https://doi.org/10.1002/pbc.20425
Merglova V, Hrusak D, Boudova L, Mukensnabl P, Valentova E, Hosticka L. Langerhans cell histiocytosis in childhood - review, symptoms in the oral cavity, differential diagnosis and report of two cases. J Craniomaxillofac Surg. 2014;42:93-100. https://doi.org/10.1016/j.jcms.2013.03.005
Krooks J, Minkov M, Weatherall AG. Langerhans cell histiocytosis in children: History, classification, pathobiology, clinical manifestations, and prognosis. J Am Acad Dermatol. 2018;78:1035-44. https://doi.org/10.1016/j.jaad.2017.05.059
Kapur P, Erickson C, Rakheja D, Carder KR, Hoang MP. Congenital self-healing reticulohistiocytosis (Hashimoto-Pritzker disease): Ten-year experience at Dallas Children’s Medical Center. J Am Acad Dermatol. 2007;56:290-4. https://doi.org/10.1016/j.jaad.2006.09.001
Berres ML, Merad M, Allen CE. Progress in understanding the pathogenesis of Langerhans cell histiocytosis: Back to histiocytosis X? Br J Haematol. 2015;169:3-13. https://doi.org/10.1111/bjh.13247
Gadner H, Heitger A, Grois N, Gatterer-Menz I, Ladisch S. Treatment strategy for disseminated langerhans cell histiocytosis. Med Pediatr Oncol. 1994;23:72-80. https://doi.org/10.1002/mpo.2950230203
Hutter C, Minkov M. Insights into the pathogenesis of Langerhans cell histiocytosis: The development of targeted therapies. Immunotargets Ther. 2016;5:81-91. https://doi.org/10.2147/ITT.S91058
Nakajima K, Morisawa R, Kodama H, Sano S. Successful treatment with cyclophosphamide of Langerhans cell histiocytosis involving the skin and lymph nodes in an adult patient. Clin Exp Dermatol. 2010;35:791-2. https://doi.org/10.1111/j.1365-2230.2010.03802.x
Gadner H, Grois N, Arico M, Broadbent V, Ceci A, Jakobson A, et al. A randomized trial of treatment for multisystem Langerhans cell histiocytosis. J Pediatr. 2001;138:728-34. https://doi.org/10.1067/mpd.2001.111331
Morimoto A, Ikushima S, Kinugawa N, Ishii E, Kohdera U, Sako M, et al. Improved outcome in the treatment of pediatric multifocal Langerhans cell histiocytosis. Cancer. 2006;107:613-9. https://doi.org/10.1002/cncr.21985
Ronceray L, Pötschger U, Janka G, Gadner H, Minkov M. Pulmonary involvement in pediatric-onset multisystem langerhans cell histiocytosis: Effect on course and outcome. J Pediatr. 2012;161:129-33.e3. https://doi.org/10.1016/j.jpeds.2011.12.035
Gadner H, Minkov M, Grois N, Pötschger U, Thiem E, Aricò M, et al. Therapy prolongation improves outcome in multisystem Langerhans cell histiocytosis. Blood. 2013;121:5006-14. https://doi.org/10.1182/blood-2012-09-455774
Algunos artículos similares:
- Beatriz Eugenia Alvarado, Luis Reinel Vásquez, Determinantes sociales, prácticas de alimentación y consecuencias nutricionales del parasitismo intestinal en niños de 7 a 18 meses de edad en Guapi, Cauca. , Biomédica: Vol. 26 Núm. 1 (2006)
- Elizabeth Borrero, Gabriel Carrasquilla, Neal Alexander, Descentralización y reforma: ¿cuál es su impacto sobre la incidencia de malaria en los municipios colombianos? , Biomédica: Vol. 32 (2012): Suplemento 1, Malaria
- Raúl Murillo, Ricardo Cendales, Carolina Wiesner, Marion Piñeros, Sandra Tovar, Efectividad de la citología cérvico-uterina para la detección temprana de cáncer de cuello uterino en el marco del sistema de salud de Colombia , Biomédica: Vol. 29 Núm. 3 (2009)
- Sandra Lorena Girón, Julio César Mateus, Fabián Méndez, Impacto de un botadero a cielo abierto en el desarrollo de síntomas respiratorios y en costos familiares de atención en salud de niños entre 1 y 5 años en Cali, Colombia , Biomédica: Vol. 29 Núm. 3 (2009)
- José Joaquín Carvajal, Ligia Inés Moncada, Mauricio Humberto Rodríguez, Ligia del Pilar Pérez, Víctor Alberto Olano, Caracterización preliminar de los sitios de cría de Aedes (Stegomyia) albopictus (Skuse, 1894) (Diptera: Culicidae) en el municipio de Leticia, Amazonas, Colombia , Biomédica: Vol. 29 Núm. 3 (2009)
- Andrés Páez, Gloria Rey, Carlos Agudelo, Alvaro Dulce, Edgar Parra, Hernando Díaz-Granados, Damaris Heredia, Luis Polo, Brote de rabia urbana transmitida por perros en el distrito de Santa Marta, Colombia, 2006-2008 , Biomédica: Vol. 29 Núm. 3 (2009)
- Patricia Escobar, Katherine Paola Luna, Indira Paola Hernández, César Mauricio Rueda, María Magdalena Zorro, Simon L. Croft, Susceptibilidad in vitro a hexadecilfosfocolina (miltefosina), nifurtimox y benznidazole de cepas de Trypanosoma cruzi aisladas en Santander, Colombia , Biomédica: Vol. 29 Núm. 3 (2009)
- Gustavo Pradilla, Julio César Mantilla, Reynaldo Badillo, Encefalitis rábica humana por mordedura de murciélago en un área urbana de Colombia , Biomédica: Vol. 29 Núm. 2 (2009)
- Paola Andrea Rueda , Sara Orozco , Juan Raúl Castro , Ángela María Londoño, Elsa María Vásquez, Andrea Arango, Carlos Esteban Builes , Epidemiología del vitiligo: incidencia y prevalencia por sexo y edad en la población colombiana , Biomédica: Vol. 45 Núm. 4 (2025)
- Rosa Magdalena Uscátegui, Adriana M. Correa, Jaime Carmona-Fonseca, Cambios en las concentraciones de retinol, hemoglobina y ferritina en niños palúdicos colombianos , Biomédica: Vol. 29 Núm. 2 (2009)
| Estadísticas de artículo | |
|---|---|
| Vistas de resúmenes | |
| Vistas de PDF | |
| Descargas de PDF | |
| Vistas de HTML | |
| Otras vistas | |

























