Infecciones, autoinmunidad e inmunodeficiencias como las principales causas de las bronquiectasias no asociadas con la fibrosis quística en adultos del suroccidente colombiano
Resumen
Introducción. Las bronquiectasias no relacionadas con la fibrosis quística son una condición médica compleja con múltiples causas etiológicas, caracterizada por tos crónica productiva y evidencia radiológica de dilatación de la luz de las vías respiratorias y engrosamiento de de la pared bronquial. Las exacerbaciones asociadas y el deterioro de la función pulmonar contribuyen a un aumento de la discapacidad y la mortalidad. No existen datos sobre la prevalencia de las causas etiológicas de las bronquiectasias no relacionadas con la fibrosis quística en la población colombiana.
Objetivo. Investigar la etiología y las características clínicas de las bronquiectasias no relacionadas con la fibrosis quística en adultos del suroccidente colombiano.
Materiales y métodos. Se desarrolló un estudio transversal, no intervencionista. Se incluyeron sujetos con diagnóstico de bronquiectasias no relacionadas con la fibrosis quística entre octubre de 2018 y abril de 2021, remitidos por sus médicos tratantes. Se evaluaron su historia clínica y los estudios radiológicos. A todos los participantes se les practicaron exámenes de laboratorio que incluyeron hemograma y niveles séricos de inmunoglobulinas, entre otros estudios complementarios.
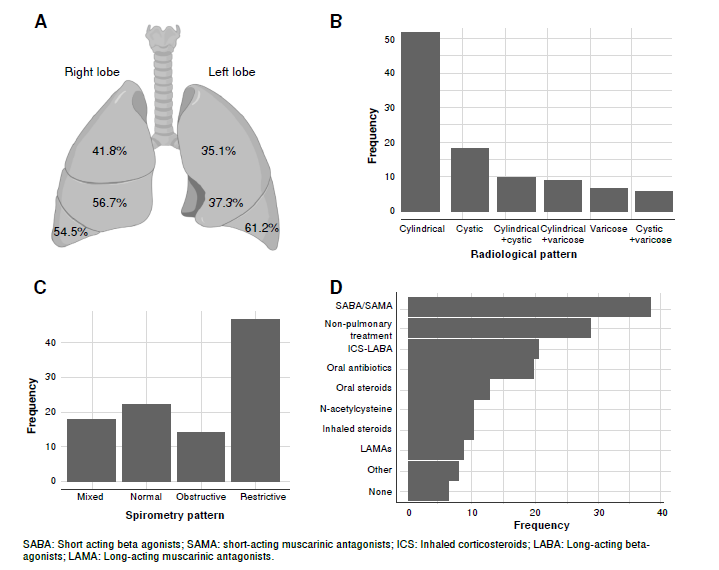
Resultados. Se incluyeron 161 sujetos. La mediana de edad fue de 50 años y el 59 % eran mujeres. La causa de las bronquiectasias se identificó en el 84,6 % de los casos. Las principales causas fueron de carácter postinfeccioso (34,6 %) o trastornos inmunológicos (25,3 %), representados por autoinmunidad (13,6 %) e inmunodeficiencia (11,7 %). Se observaron diferencias de sexo en las bronquiectasias atribuidas a autoinmunidad (mujeres: 18,8 % versus hombres: 6,1 %, p = 0,021) y a inmunodeficiencias (hombres: 21,2 % versus mujeres: 5,2 %, p = 0,002). Estas últimas fueron más prevalentes en sujetos menores de 50 años, mientras que las bronquiectasias asociadas con la enfermedad obstructiva crónica (EPOC) fueron comunes en sujetos mayores de 50 años.
Discusión. Las causas etiológicas de las bronquiectasias no relacionadas con la fibrosis quística en Colombia son diversas y presentan diferencias notables en comparación con otras regiones del mundo. Los valores de las inmunoglobulinas séricas y la evaluación por parte de un inmunólogo clínico deben priorizarse en el estudio diagnóstico de los pacientes con etiología poco clara, particularmente en aquellos con infecciones sinopulmonares recurrentes.
Descargas
Referencias bibliográficas
Chalmers JD, Chang AB, Chotirmall SH, Dhar R, McShane PJ. Bronchiectasis. Nat Rev Dis Primers. 2018;4:1-18. https://doi.org/10.1038/s41572-018-0042-3
McShane PJ, Tino G. Bronchiectasis. Chest. 2019;155:825-33. https://doi.org/10.1016/j.chest.2018.10.027
Lesan A, Lamle AE. Short review on the diagnosis and treatment of bronchiectasis. Med Pharm Rep. 2019;92:111-6. https://doi.org/10.15386/cjmed-1060
Chalmers JD, Aliberti S, Blasi F. Management of bronchiectasis in adults. Eur Respir J. 2015;45:1446-62. https://doi.org/10.1183/09031936.00119114
O’Donnell AE. Bronchiectasis -A clinical review. N Engl J Med. 2022;387:533-45. https://doi.org/10.1056/NEJMra2202819
Dhar R, Singh S, Talwar D, Mohan M, Tripathi SK, Swarnakar R, et al. Bronchiectasis in India: Results from the European Multicentre Bronchiectasis Audit and Research Collaboration (EMBARC) and Respiratory Research Network of India Registry. Lancet Glob Health. 2019;7:e1269-79 https://doi.org/10.1016/S2214-109X(19)30327-4
Henkle E, Chan B, Curtis JR, Aksamit TR, Daley CL, Winthrop KL. Characteristics and health-care utilization history of patients with bronchiectasis in US Medicare enrollees with prescription drug plans, 2006 to 2014. Chest. 2018;154:1311-20. https://doi.org/10.1016/j.chest.2018.07.014
Ringshausen FC, De Roux A, Diel R, Hohmann D, Welte T, Rademacher J. Bronchiectasis in Germany: A population-based estimation of disease prevalence. Eur Respir J. 2015;46:1805-7. https://doi.org/10.1183/13993003.00954-2015
Sánchez-Muñoz G, López-de Andrés A, Jiménez-García R, Carrasco-Garrido P, Hernández-Barrera V, Pedraza-Serrano F, et al. Time trends in hospital admissions for bronchiectasis: Analysis of the Spanish National Hospital discharge data (2004 to 2013). PLoS ONE. 2016;11:1-15. https://doi.org/10.1371/journal.pone.0162282
Lin J-L, Xu J-F, Qu J-M. Bronchiectasis in China. Ann Am Thorac Soc. 2016;13:609-16. https://doi.org/10.1513/AnnalsATS.201511-740PS
Lonni S, Chalmers JD, Goeminne PC, McDonnell MJ, Dimakou K, De Soyza A, et al. Etiology of non-cystic fibrosis bronchiectasis in adults and its correlation to disease severity. Ann Am Thorac Soc. 2015;12:1764-70. https://doi.org/10.1513/AnnalsATS.201507-472OC
Aksamit TR, O’Donnell AE, Barker A, Olivier KN, Winthrop KL, Daniels MLA, et al. Adult patients with bronchiectasis: A first look at the US Bronchiectasis Research Registry. Chest. 2017;151:982-92. https://doi.org/10.1016/j.chest.2016.10.055
McShane PJ, Naureckas ET, Strek ME. Bronchiectasis in a diverse US population: Effects of ethnicity on etiology and sputum culture. Chest. 2012;142:159-67. https://doi.org/10.1378/chest.11-1024
Huang HY, Chung FT, Lo CY, Lin HC, Huang YT, Yeh CH, et al. Etiology and characteristics of patients with bronchiectasis in Taiwan: A cohort study from 2002 to 2016. BMC Pulm Med. 2020;20:1-11. https://doi.org/10.1186/s12890-020-1080-7
Pasteur MC, Bilton D, Hill AT, on behalf of the British Thoracic Society Bronchiectasis (non-CF) Guideline Group. British Thoracic Society guideline for non-CF bronchiectasis. Thorax. 2010;65(Suppl.1): i1-58. https://doi.org/10.1136/thx.2010.136119
Hill AT, Sullivan AL, Chalmers JD, De Soyza A, Stuart-Elborn J, Andres-Floto R, et al. British Thoracic Society Guideline for bronchiectasis in adults. Thorax. 2019;74(Suppl.1):1-69. https://doi.org/10.1136/thoraxjnl-2018-212463
Pellegrino R, Viegi G, Brusasco V, Crapo RO, Burgos F, Casaburi R, et al. Interpretative strategies for lung function tests. Eur Respir J. 2005;26:948-68. https://doi.org/10.1183/09031936.05.00035205
Agustí A, Celli BR, Criner GJ, Halpin D, Anzueto A, Barnes P, et al. Global Initiative for chronic obstructive lung disease 2023 Report: GOLD Executive Summary. Eur Respir J. 2023;61:1-26. https://doi.org/10.1183/13993003.00239-2023
Reddel HK, Bacharier LB, Bateman ED, Brightling CE, Brusselle GG, Buhl R, et al. Global Initiative for Asthma Strategy 2021: Executive summary and rationale for key changes. Eur Respir J. 2022;59:1-25. https://doi.org/10.1183/13993003.02730-2021
Agarwal R, Maskey D, Aggarwal AN, Saikia B, Garg M, Gupta D, et al. Diagnostic performance of various tests and criteria employed in allergic bronchopulmonary aspergillosis: A latent class analysis. PLoS ONE. 2013;8:1-7. https://doi.org/10.1371/journal.pone.0061105
Bousfiha A, Jeddane L, Picard C, Al-Herz W, Ailal F, Chatila T, et al. Human inborn errors of immunity: 2019 Update of the IUIS phenotypical classification. J Clin Immunol. 2020;40:66-81. https://doi.org/10.1007/s10875-020-00758-x
Lucas JS, Barbato A, Collins SA, Goutaki M, Behan L, Caudri D, et al. European Respiratory Society guidelines for the diagnosis of primary ciliary dyskinesia. Eur Respir J. 2017;49:1-25. https://doi.org/10.1183/13993003.01090-2016
National Institute for Health and Care Excellence. Gastro-oesophageal reflux disease and dyspepsia in adults: Investigation and management CG184. NICE. 2014. p.1-29. Accesed: March 10, 2022. Available at: https://www.nice.org.uk/guidance/cg184
Chalmers JD, Goeminne P, Aliberti S, McDonnell MJ, Lonni S, Davidson J, et al. The Bronchiectasis Severity Index. An international derivation and validation study. Am J Respir Crit Care Med. 2014;189:576-85. https://doi.org/10.1164/rccm.201309-1575OC
Gao Y-H, Guan W-J, Liu S-X, Wang L, Cui J-J, Chen R-C, et al. Aetiology of bronchiectasis in adults: A systematic literature review. Respirology. 2016;21:1376-83. https://doi.org/10.1111/resp.12832
Leal RKR, Salles R, Costa W, Acar Silva J, Torres GR. The profile of adult patients with bronchiectasis at State University of Rio de Janeiro, Brazil. Am J Respir Crit Care Med. 2014;189:A6252. https//doi.org/10.1164/ ajrccm-conference.2014.189.1
Chakaya J, Khan M, Ntoumi F, Aklillu E, Fatima R, Mwaba P, et al. Global Tuberculosis Report 2020 - Reflections on the Global TB burden, treatment and prevention efforts. Int J Infect Dis. 2021;113:S7-12. https://doi.org/10.1016/j.ijid.2021.02.107
World Health Organization. WHO global lists of high burden countries for tuberculosis (TB), TB/HIV and multidrug/rifampicin-resistant TB (MDR/RR-TB), 2021-2025: background document. Accessed: March 10, 2022. Available at: https://iris.who.int/bitstream/handle/10665/341980/9789240029439-eng.pdf?sequence=1&isAllowed=y
Instituto Nacional de Salud, Colombia. Protocolo de vigilancia en salud pública de tuberculosis. Version 6. Accessed: March 10, 2022. Available at: https://www.ins.gov.co/buscador-eventos/Lineamientos/Pro_Tuberculosis%202022.pdf
Ko JM, Kim KJ, Park SH, Park HJ. Bronchiectasis in active tuberculosis. Acta Radiol. 2013;54:412-7. https://doi.org/10.1177/0284185113475796
Ratnatunga CN, Lutzky VP, Kupz A, Doolan DL, Reid DW, Field M, et al. The rise of nontuberculosis mycobacterial lung disease. Front Immunol. 2020;11:1-12. https://doi.org/10.3389/FIMMU.2020.00303
Néel A, Espitia-Thibault A, Arrigoni PP, Volteau C, Rimbert M, Masseau A, et al. Bronchiectasis is highly prevalent in anti-MPO ANCA-associated vasculitis and is associated with a distinct disease presentation. Semin Arthritis Rheum. 2018;48:70-6. https://doi.org/10.1016/j.semarthrit.2017.12.002
Martin LW, Prisco LC, Huang W, McDermott G, Shadick NA, Doyle TJ, et al. Prevalence and risk factors of bronchiectasis in rheumatoid arthritis: A systematic review and meta-analysis. Semin Arthritis Rheum. 2021;51:1067-80. https://doi.org/10.1016/j.semarthrit.2021.08.005
Chalmers JD, Polverino E, Crichton ML, Ringshausen FC, De Soyza A, Vendrell M, et al. Bronchiectasis in Europe: Data on disease characteristics from the European Bronchiectasis registry (EMBARC). Lancet Respir Med. 2023;11:637-49. https://doi.org/10.1016/s2213-2600(23)00093-0
Goussault H, Salvator H, Catherinot E, Chabi M-L, Tcherakian C, Chabrol A, et al. Primary immunodeficiency-related bronchiectasis in adults: Comparison with bronchiectasis of other etiologies in a French reference center. Respir Res. 2019;20. https://doi.org/10.1186/s12931-019-1242-4
Zea-Vera AF, Chacón MA, Parra B. Antibody deficiencies with normal IgG in adults with noncystic fibrosis bronchiectasis or recurrent pneumonia: Cross-sectional study. Colomb Med (Cali). 2022;53:e2014832. https://doi.org/10.25100/cm.v53i2.4832
Pasteur MC, Helliwell SM, Houghton SJ, Webb SC, Foweraker JE, Coulden RA, et al. An investigation into causative factors in patients with bronchiectasis. Am J Respir Crit Care Med. 2000;162:1277-84. https://doi.org/10.1164/ajrccm.162.4.9906120
Shoemark A, Ozerovitch L, Wilson R. Aetiology in adult patients with bronchiectasis. Respir Med. 2007;101:1163-70. https://doi.org/10.1016/j.rmed.2006.11.008
Wall LA, Wisner EL, Gipson KS, Sorensen RU. Bronchiectasis in primary antibody deficiencies: A multidisciplinary approach. Front Immunol. 2020;11:1-15. https://doi.org/10.3389/fimmu.2020.00522
Chandrasekaran R, Mac Aogáin M, Chalmers JD, Elborn SJ, Chotirmall SH. Geographic variation in the aetiology, epidemiology and microbiology of bronchiectasis. BMC Pulm Med. 2018;18:1-14. https://doi.org/10.1186/S12890-018-0638-0
Algunos artículos similares:
- Nelson José Alvis-Zakzuk, María de los Ángeles Carrasquilla, Verónica Jhajaira Gómez, Jaime Robledo, Nelson Rafael Alvis-Guzmán, José Mauricio Hernández, Precisión diagnóstica de tres pruebas moleculares para detectar la tuberculosis multirresistente , Biomédica: Vol. 37 Núm. 3 (2017)
- María Lilia Díaz, Sulma Muñoz, Liz Betty Garcíad, Tuberculosis en el Hospital Universitario San José, Popayán, 1998-2000. , Biomédica: Vol. 24 (2004): Suplemento 1
- Juan Carlos Miguel, Ariana Erazo, Fernanda Beduino, Juan Carlos Picena, María Isabel Luciano, Gustavo Pizzuti, María Cristina Tarrés, Silvana Montenegro, Stella Maris Martínez, Dilataciones bronquiales crónicas en diferentes colonias de ratas de laboratorio , Biomédica: Vol. 22 Núm. 2 (2002)
- Claudia Llerena, Santiago Elías Fadul, María Consuelo Garzón, Graciela Mejía, Dora Leticia Orjuela, Luz Mary García, Hilda Beatriz Álvarez, Fernando Javier Ruiz, Resistencia de Mycobacterium tuberculosis a los fármacos antituberculosos en menores de 15 años en Colombia , Biomédica: Vol. 30 Núm. 3 (2010)
- Julio Cesar Salvatierra Hilares, Factores asociados al tratamiento no exitoso para tuberculosis en pacientes previamente tratados en Cali, Colombia, en el periodo 2015-2019 , Biomédica: Vol. 45 Núm. 3 (2025)
- Rubén Gómez, Cristina Fleitas, Carlos Teja, Miguel Carrascosa, Xavier Arrastio, Isabel Celemín, Úlcera aterosclerótica penetrada en cayado aórtico , Biomédica: Vol. 28 Núm. 3 (2008)
- María Consuelo Garzón, Dailyn Yorledy Angée, Claudia Llerena, Dora Leticia Orjuela, Jorge Ernesto Victoria, Vigilancia de la resistencia del Mycobacterium tuberculosis a los fármacos antituberculosos, Colombia 2004-2005 , Biomédica: Vol. 28 Núm. 3 (2008)
- Álvaro Sanabria, Javier Romero, Miguel Angarita, Juan Carlos Varón, Costo-efectividad de la tomografía computarizada y la ecografía en el diagnóstico de apendicitis , Biomédica: Vol. 28 Núm. 1 (2008)
- Leandro Galvis, Ángel Y. Sánchez, Leonardo F. Jurado, Martha I. Murcia, Tuberculosis asociada a antagonistas del factor de necrosis tumoral alfa, presentación de un caso y análisis de los casos reportados en Colombia , Biomédica: Vol. 38 Núm. 1 (2018)
- Diego Chaves, Andrea Sandoval, Luis Rodríguez, Juan C. García, Silvia Restrepo, María Mercedes Zambrano, Análisis comparativo de seis genomas del complejo Mycobacterium tuberculosis , Biomédica: Vol. 30 Núm. 1 (2010)
Derechos de autor 2024 Biomédica

Esta obra está bajo una licencia internacional Creative Commons Atribución 4.0.
| Estadísticas de artículo | |
|---|---|
| Vistas de resúmenes | |
| Vistas de PDF | |
| Descargas de PDF | |
| Vistas de HTML | |
| Otras vistas | |
Datos de los fondos
-
Takeda Science Foundation
Números de la subvención IIR-BXT-COL-001923/ IISR-2017-104214

























