Estado nutricional de pacientes pediátricos con deficiencia predominantemente de anticuerpos
Resumen
Introducción. La deficiencia predominantemente de anticuerpos es el grupo de errores inmunólogicos innatos más frecuente, sin embargo, hay poca información sobre el estado nutricional de los pacientes afectados.
Objetivo. Caracterizar el estado nutricional de pacientes colombianos con deficiencias predominantemente de anticuerpos.
Materiales y métodos. Se analizaron las historias clínicas de los pacientes con deficiencias predominantemente de anticuerpos en un hospital pediátrico de Bogotá.
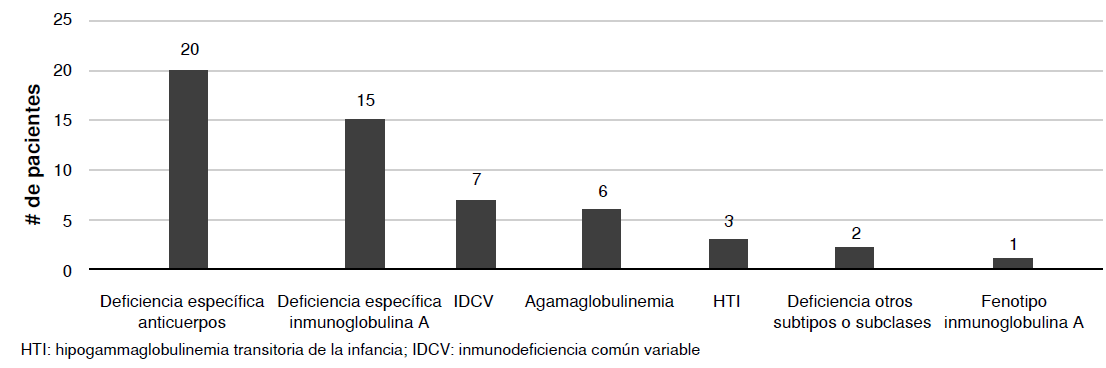
Resultados. Se analizaron 55 historias clínicas. Los diagnósticos más frecuentes fueron la deficiencia específica de anticuerpos de polisacáridos, la deficiencia selectiva de inmunoglobulina A, la inmunodeficiencia común variable y la agammaglobulinemia. Más del 70 % de los pacientes tenía infecciones sinopulmonares. La infección más frecuente fue la neumonía, seguida de la otitis media aguda y la sinusitis. El 45 % de los menores de cinco años tenía un peso adecuado para la talla, el 18 % tenía riesgo de desnutrición y el 18 % presentaba desnutrición aguda moderada; el 4,5 % sufría de obesidad, el 4,5 % tenía sobrepeso y el 9 % presentaba riesgo de sobrepeso. En los mayores de cinco años, el 54 % tenía un índice de masa corporal adecuado, el 22,5 % tenía sobrepeso, el 9,6 % tenía riesgo de delgadez y el 9,6 % presentaba delgadez. Se encontró que el riesgo de talla baja y la talla baja fueron más frecuentes que la talla normal, y que los pacientes evaluados presentaron porcentajes de talla baja por encima de los reportados a nivel nacional.
Conclusiones. Debido a la epidemia de obesidad infantil, va a ser más frecuente encontrar sobrepeso u obesidad en niños mayores de cinco años, por lo que se considera que la talla baja puede ser un signo de alarma más sensible en pacientes con deficiencias predominantemente de anticuerpos.
Descargas
Referencias bibliográficas
Tangye SG, Al-Herz W, Bousfiha A, Cunningham-Rundles C, Franco JL, Holland SM, et al. Human inborn errors of immunity: 2022 Update on the Classification from the International Union of Immunological Societies Expert Committee. J Clin Immunol. 2022;42:1473-507. https://doi.org/10.1007/s10875-022-01289-3
Condino-Neto A, Sorensen RU, Gómez-Raccio AC, King A, Espinosa-Rosales FJ, Franco JL. Current state and future perspectives of the Latin American Society for Immunodeficiencies (LASID). Allergol Immunopathol (Madr). 2015;43:493-7. https://doi.org/10.1016/j.aller.2014.05.007
Min Q, Meng X, Wang JY. Primary antibody deficiencies. Adv Exp Med Biol. 2021;70:44-55. https://link.springer.com/article/10.1007/s12026-021-09242-z
Eldeniz FC, Gul Y, Yorulmaz A, Guner SN, Keles S, Reisli I. Evaluation of the 10 warning signs in primary and secondary immunodeficient patients. Front Immunol. 2022;13:900055. https://doi.org/10.3389/fimmu.2022.900055
Bjelac JA, Yonkof JR, Fernández J. Differing performance of the warning signs for immunodeficiency in the diagnosis of pediatric versus adult patients in a two-center tertiary referral population. J Clin Immunol. 2019;39:90-8. https://doi.org/10.1007/s10875-018-0582-z
Karhan AN, Esenboğa S, Gümüş E, Karaatmaca B, Cagdas D, Demir H, et al. Nutritional status of children with primary immunodeficiency: A single center experience. Pediatr Int. 2022;64:e14996. https://doi.org/10.1111/ped.14996
USIDNET. Registry-Reported Statistics. Fecha de consulta: 25 de mayo de 2023. Disponible en: https://usidnet.org/registry-data/stats-registry-enrollment
Thalhammer J, Kindle G, Nieters A, Rusch S, Seppänen MRJ, Fischer A, et al. Initial presenting manifestations in 16,486 patients with inborn errors of immunity include infections and noninfectious manifestations. J Allergy Clin Immunol. 2021;148:1332-41.e5. https://doi.org/10.1016/j.jaci.2021.04.015
Katoch OR. Determinants of malnutrition among children: A systematic review. Nutrition. 2022;96:111565. https://doi.org/10.1016/j.nut.2021.111565
Rytter MJH, Kolte L, Briend A, Friis H, Christensen VB. The immune system in children with malnutrition--A systematic review. PLoS ONE. 2014;9:e105017. https://doi.org/10.1371/journal.pone.0105017
Lankisch P, Schiffner J, Ghosh S, Babor F, Borkhardt A, Laws HJ. The Duesseldorf warning signs for primary immunodeficiency: Is it time to change the rules? J Clin Immunol. 2015;35:273-9. https://doi.org/10.1007/s10875-015-0149-1
Keusch GT. The history of nutrition: Malnutrition, infection and immunity. J Nutr. 2003;133:S336-40. https://doi.org/10.1093/jn/133.1.336S
Modell V, Orange JS, Quinn J, Modell F. Global report on primary immunodeficiencies: 2018 update from the Jeffrey Modell Centers Network on disease classification, regional trends, treatment modalities, and physician reported outcomes. Immunol Res. 2018;66:367-80. https://doi.org/10.1007/s12026-018-8996-5
Subbarayan A, Colarusso G, Hughes SM, Gennery AR, Slatter M, Cant AJ, et al. Clinical features that identify children with primary immunodeficiency diseases. Pediatrics. 2011;127:810-6. https://doi.org/10.1542/peds.2010-3680
Ruffner MA, USIDNET Body Weight Group, Sullivan KE. Complications associated with underweight primary immunodeficiency patients: Prevalence and associations within the USIDNET Registry. J Clin Immunol. 2018;38:283-93. https://doi.org/10.1007/s10875-018-0492-0
Barron MA, Makhija M, Hagen LEM, Pencharz P, Grunebaum E, Roifman CM. Increased resting energy expenditure is associated with failure to thrive in infants with severe combined immunodeficiency. J Pediatr. 2011;159:628-32.e1. https://doi.org/10.1016/j.jpeds.2011.03.041
Dos Santos Nunes Pereira AC, Chahin BM, Tarzia A, Vilela RM. Nutritional status and prognosis in children with immunodeficiencies undergoing hematopoietic stem cell transplantation. Clin Nutr ESPEN. 2022;52:1-11. https://doi.org/10.1016/j.clnesp.2022.09.027
Fajardo Bonilla E. Obesidad Infantil: Otro problema de malnutrición. Revista Med. 2012;20:6-8.
Herman KM, Sabiston CM, Mathieu ME, Tremblay A, Paradis G. Correlates of sedentary behaviour in 8- to 10-year-old children at elevated risk for obesity. Appl Physiol Nutr Metab. 2015;40:10-9. https://doi.org/10.1139/apnm-2014-0039
Troiano RP, Flegal KM, Kuczmarski RJ, Campbell SM, Johnson CL. Overweight prevalence and trends for children and adolescents. The National Health and Nutrition Examination Surveys, 1963 to 1991. Arch Pediatr Adolesc Med. 1995;149:1085-91. https://doi.org/10.1001/archpedi.1995.02170230039005
Laue T, Wrann CD, Hoffmann-Castendiek B, Pietsch D, Hübner L, Kielstein H. Altered NK cell function in obese healthy humans. BMC Obes. 2015;2:1. https://doi.org/10.1186/s40608-014-0033-1
Tanaka S, Inoue S, Isoda F, Waseda M, Ishihara M, Yamakawa T, et al. Impaired immunity in obesity: Suppressed but reversible lymphocyte responsiveness. Int J Obes Relat Metab Disord. 1993;17:631-6.
Ouchi N, Parker JL, Lugus JJ, Walsh K. Adipokines in inflammation and metabolic disease. Nat Rev Immunol. 2011;11:85-97. https://doi.org/10.1038/nri2921
Sheridan PA, Paich HA, Handy J, Karlsson EA, Hudgens MG, Sammon AB, et al. Obesity is associated with impaired immune response to influenza vaccination in humans. Int J Obes (Lond). 2012;36:1072-7. https://doi.org/10.1038/ijo.2011.208
Abolhassani H, Azizi G, Sharifi L, Yazdani R, Mohsenzadegan M, Delavari S, et al. Global systematic review of primary immunodeficiency registries. Expert Rev Clin Immunol. 2020;16:717-32. https://doi.org/10.1080/1744666X.2020.1801422
Abolhassani H, Hirbod-Mobarakeh A, Shahinpour S, Panahi M, Mohammadinejad P, Mirminachi B, et al. Mortality and morbidity in patients with X-linked agammaglobulinaemia. Allergol Immunopathol (Madr). 2015;43:62-6. https://doi.org/10.1016/j.aller.2013.09.013
Kouhkan A, Pourpak Z, Moin M, Dorosty AR, Safaralizadeh R, Teimorian S, et al. A study of malnutrition in Iranian patients with primary antibody deficiency. Iran J Allergy Asthma Immunol. 2004;3:189-96.
Instituto Colombiano de Bienestar Familiar ICBF. ENSIN: Encuesta Nacional de Situación Nutricional. Fecha de consulta: 19 de enero 19 de 2023. Disponible en: https://www.icbf.gov.co/bienestar/nutricion/encuesta-nacional-situacion-nutricional
Dellepiane RM, Dell’Era L, Beilis LV, Pavesi P, Raimondi M, Soresina A, et al. Nutritional status in agammaglobulinemia: An Italian multicenter study. J Clin Immunol. 2015;35:595-7. https://doi.org/10.1007/s10875-015-0195-8
Weinberger T, Fuleihan R, Cunningham-Rundles C, Maglione PJ. Factors beyond lack of antibody govern pulmonary complications in primary antibody deficiency. J Clin Immunol. 2019;39:440-7. https://doi.org/10.1007/s10875-019-00640-5
Pérez EE, Ballow M. Diagnosis and management of specific antibody deficiency. Immunol Allergy Clin North Am. 2020;40:499-510. https://doi.org/10.1016/j.iac.2020.03.005
Latin American Society for Immunodeficiencies. LASID. Estadísticas. Fecha de consulta: 10 de abril de 2024. Disponible en: https://lasidregistry.org/lasid
Algunos artículos similares:
- Ana Lucía Guzmán, Isabella Villamil, Sofía Martínez-Betancur, Oriana Arias-Valderrama, Jacobo Triviño-Arias, Jessica Largo, Viviana Lotero, Alexis Franco, Ximena Castro , Pamela Rodríguez, Luz Angela Urcuqui, Diego Medina , Manuela Olaya, Comprensión de la hipogammaglobulinemia secundaria y sus implicaciones en el pronóstico del cáncer en niños: un estudio de cohorte retrospectiva , Biomédica: Vol. 44 Núm. Sp. 2 (2024): Inmunología clínica
- Liliana Franco-Hincapié, Constanza Elena Duque, María Victoria Parra, Natalia Gallego, Alberto Villegas, Andrés Ruiz-Linares, Gabriel Bedoya, Asociación de variantes en genes de las proteínas desacoplantes con diabetes mellitus tipo 2 en una población del nordeste colombiano , Biomédica: Vol. 29 Núm. 1 (2009)
- Elpidia Poveda, Diana Giraldo, Yibby Forero, Carlos Mendivil, Actividad física autorreportada, comparación con indicadores antropométricos de grasa corporal en un grupo de escolares de Bogotá y de cinco departamentos del centro-oriente, Colombia 2000-2002 , Biomédica: Vol. 28 Núm. 3 (2008)
- Juan Bernardo Pinzón, Norma Cecilia Serrano, Luis Alfonso Díaz, Gerardo Mantilla, Harvey Mauricio Velasco, Luz Ximena Martínez, Paula Andrea Millán, Sandra Milena Acevedo, Daniel Moreno, Impacto de las nuevas definiciones en la prevalencia del síndrome metabólico en una población adulta de Bucaramanga, Colombia , Biomédica: Vol. 27 Núm. 2 (2007)
- Berta Nelly Restrepo, María Teresa Restrepo, Juan Camilo Beltrán, Mónica Rodríguez, Ruth Emilia Ramírez, Estado nutricional de niños y niñas indígenas de hasta seis años de edad en el resguardo Embera-Katío, Tierralta, Córdoba, Colombia , Biomédica: Vol. 26 Núm. 4 (2006)
- Yaliana Tafurt-Cardona, Leidy D. Jaramillo-Ruiz, Wilson Muñoz-Ordóñez, Sulma L. Muñoz-Benítez, Carlos H. Sierra-Torres, Mayor frecuencia de aberraciones cromosómicas en linfocitos expuestos o no a mitomicina C, de mujeres posmenopáusicas obesas en comparación con mujeres no obesas del departamento del Cauca, Colombia , Biomédica: Vol. 32 Núm. 3 (2012)
- Nora Elena Múnera, Rosa Magdalena Uscátegui, Beatriz Elena Parra, Luz Mariela Manjarrés, Fredy Patiño, Claudia María Velásquez, Alejandro Estrada, Gabriel Bedoya, Vicky Parra, Angélica María Muñoz, Ana Carolina Orozco, Gloria María Agudelo, Factores de riesgo ambientales y componentes del síndrome metabólico en adolescentes con exceso de peso , Biomédica: Vol. 32 Núm. 1 (2012)
- Yiby Forero, Gina E. Morales, Edgar Benítez, Comparación de dos metodologías utilizadas para la determinación del síndrome metabólico en población adulta , Biomédica: Vol. 33 Núm. 2 (2013)
- Tomas Carvajal, Diana L. Franco, Adriana Martínez, Iván M. Peña, Encefalopatía de Wernicke y polineuropatía asociada a déficit de complejo B después de una cirugía bariátrica , Biomédica: Vol. 32 Núm. 4 (2012)
- Álvaro J. Ruiz, Pablo J. Aschner, María Fernanda Puerta, Rafael Alfonso-Cristancho, Estudio IDEA (International Day for Evaluation of Abdominal Obesity): prevalencia de obesidad abdominal y factores de riesgo asociados en atención primaria en Colombia , Biomédica: Vol. 32 Núm. 4 (2012)
Derechos de autor 2024 Biomédica

Esta obra está bajo una licencia internacional Creative Commons Atribución 4.0.
| Estadísticas de artículo | |
|---|---|
| Vistas de resúmenes | |
| Vistas de PDF | |
| Descargas de PDF | |
| Vistas de HTML | |
| Otras vistas | |

























