Prevalencia de eventos adversos y sus manifestaciones en profesionales de la salud como segundas víctimas
Resumen
Introducción. Los eventos adversos pueden causar daño al paciente y también afectar a los profesionales de la salud, lo que los convierte en segundas víctimas. Las intervenciones se han enfocado principalmente en los pacientes, pero poca atención se ha prestado a los profesionales de la salud, probablemente por falta de herramientas.
Objetivo. Estimar la prevalencia de eventos adversos y describir sus manifestaciones en el personal asistencial, con el fin de evidenciar el fenómeno de las segundas víctimas en un hospital de alta complejidad.
Materiales y métodos. Se hizo un estudio transversal analítico mediante una encuesta a 419 profesionales asistenciales de las áreas de hospitalización, urgencias y cirugía en un hospital de alta complejidad de Medellín en el 2019. Se estimó la frecuencia de eventos adversos, y se determinó su asociación con algunas variables laborales y demográficas.
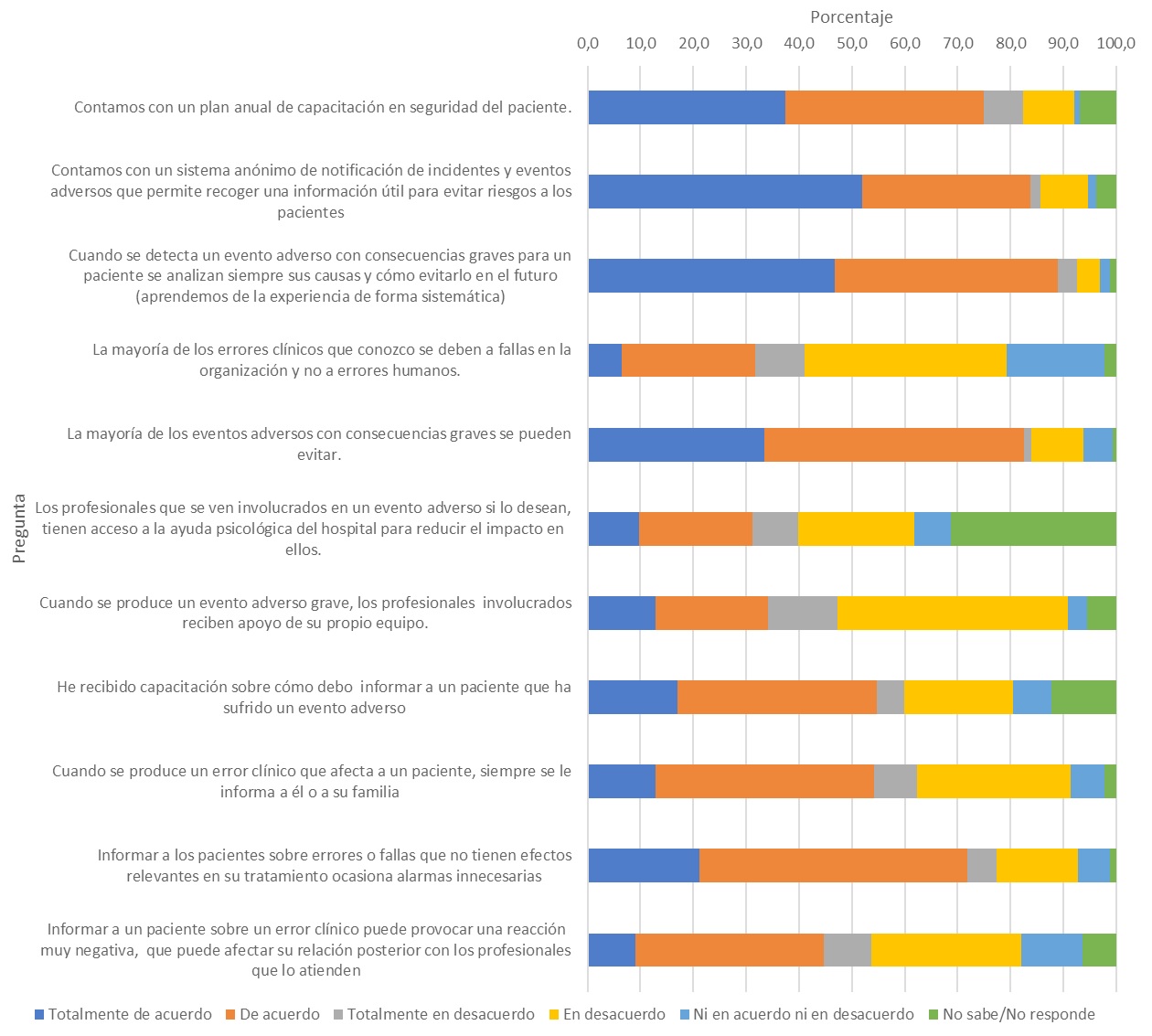
Resultados. El 93,1 % de los entrevistados conocía de casos de incidentes y el 79 %, de eventos adversos graves. El 44,4 % se había visto involucrado en un evento adverso, y el 99 % de estos expresaba sentirse como segunda víctima por experimentar dificultad para concentrarse, sentimientos de culpa, cansancio, ansiedad y dudas sobre sus decisiones. El 95 % quería recibir capacitación para afrontar las consecuencias de los eventos adversos y saber cómo informar al paciente.
Conclusiones. Con frecuencia los profesionales de la salud se exponen a eventos adversos que pueden causarles emociones negativas como culpa, cansancio, ansiedad e inseguridad. La mayoría de los profesionales que participan en un evento adverso manifiestan sentimientos como segunda víctima. El informar al paciente sobre un evento adverso requiere preparación y la mayoría de los profesionales entrevistados pidió capacitación en el tema.
Descargas
Referencias bibliográficas
Ministerio de Salud y Protección Social de Colombia. Seguridad del paciente y la atención segura. Guía técnica «Buenas prácticas para la seguridad del paciente en la atención en salud». Fecha de consulta: 10 de agosto de 2019. Disponible en: https://www.minsalud.gov.co/sites/rid/Lists/BibliotecaDigital/RIDE/DE/CA/Guia-buenas-practicas-seguridad-paciente.pdf
Organización Mundial de la Salud. Marco conceptual de la clasificación internacional para la seguridad del paciente. Informe técnico definitivo, enero de 2009. Fecha de consulta: 11 de agosto de 2019. Disponible en: https://www.who.int/patientsafety/implementation/icps/icps_full_report_es.pdf
Ministerio de Salud y Protección Social. Resolución No. 3100 de 2019 por la cual se definen los procedimientos y condiciones de inscripción de los prestadores de servicios de salud y de habilitación de los servicios de salud y se adopta el Manual de Inscripción de Prestadores y Habilitación de Servicios de Salud. Bogotá: Minsalud; 2019.
Ministerio de Salud y Protección Social de Colombia. Decreto 1011 de 2006 por el cual se establece el Sistema Obligatorio de Garantía de Calidad de la Atención de Salud del Sistema General de Seguridad Social en Salud. Bogotá: Minsalud; 2006.
Ministerio de Salud y de la Protección Social de Colombia. Resolución 5095 de 2018, por el cual se adopta el “Manual de Acreditación en Salud Ambulatoria y Hospitalaria de Colombia, versión 3.1. Bogotá: Minsalud; 2018.
Organización Mundial de la Salud. 10 datos sobre seguridad del paciente. Fecha de consulta: 30 de agosto de 2019. Disponible en: https://www.who.int/features/factfiles/patient_safety/es/
Ministerio de Sanidad y Politica Social de España/OMS. Estudio IBEAS: Prevalencia de efectos adversos en hospitales de Latinoamérica. 2010. Fecha de consulta: 8 de julio de 2019. Disponible en: https://www.minsalud.gov.co/sites/rid/Lists/BibliotecaDigital/RIDE/DE/CA/resultados-estudio-ibeas.pdf
Parra CV, López JS, Bejarano CH, Puerto AH, Galeano ML. Eventos adversos en un hospital pediátrico de tercer nivel de Bogotá. Rev Fac Nac Salud Pública. 2017;35:286-92. https://doi.org/10.17533/udea.rfnsp.v35n2a12
Mira JJ, Carrillo I, Lorenzo S, Ferrús L, Silvestre C, Pérez-Pérez P, et al. The aftermath of adverse events in Spanish primary care and hospital health professionals. BMC Health Serv Res. 2015;15:1-9. https://doi.org/10.1186/s12913-015-0790-7
Han K, Bohnen JD, Peponis T, Martínez M, Nandan A, Yeh DD, et al. The surgeon as the second victim? Results of the Boston Intraoperative Adverse Events Surgeons’ Attitude (BISA ) study. J Am Coll Surg. 2017;224:1048-56. https://doi.org/10.1016/j.jamcollsurg.2016.12.039
Conway J, Federico F, Stewart K, Campbell M. Respectful management of serious clinical adverse events. Second edition. Cambridge, Massachusetts: Institute for Healthcare Improvement; 2011. Fecha de consulta: 20 de agosto de 2020. Disponible en: http://www.ihi.org/resources/Pages/IHIWhitePapers/RespectfulManagementSeriousClinicalAEsWhitePaper.aspx
Mira JJ, Lorenzo S. Las segundas víctimas de los incidentes para la seguridad de los pacientes. Rev Calid Asist. 2016;31:1-2. https://doi.org/10.1016/j.cali.2016.02.005
Seys D, Wu AW, van Gerven E, Vleugels A, Euwema M, Panella M, et al. Health care professionals as second victims after adverse events: A systematic review. Eval Heal Prof. 2013;36:135-62. https://doi.org/10.1177/0163278712458918
Scott SD, Hirschinger LE, Cox KR, McCoig M, Brandt J, Hall LW. The natural history of recovery for the healthcare provider «second victim» after adverse patient events. Qual Saf Heal Care. 2009;18:325-30. https://doi.org/10.1136/qshc.2009.032870
Martens J, van Gerven E, Lannoy K, Panella M, Euwema M, Sermeus W. Serious reportable events within the inpatient mental health care: Impact on physicians and nurses. Rev Calid Asist. 2020;31:26-33. https://doi.org/10.1016/j.cali.2016.04.004
Vanhaecht K, Seys D, Schouten L, Bruyneel L, Coeckelberghs E, Panella M, et al. Duration of second victim symptoms in the aftermath of a patient safety incident and association with the level of patient harm: A cross-sectional study in the Netherlands. BMJ Open. 2019;9:1-9. https://doi.org/10.1136/bmjopen-2019-029923
Schrøder K, Edrees HH, Depont R, Jørgensen JANS, Frances R, Hvidt NC. Second victims in the labor ward: Are Danish midwives and obstetricians getting the support they need ? Int J Qual Heal Care. 2019;31:583-9. https://doi.org/10.1093/intqhc/mzy219
Edrees HH, Paine LA, Feroli ER, Wu AW. Health care workers as second victims of medical errors. Pol Arch Med Wewn. 2011;121:101-8.
Rinaldi C, Leigheb F, Vanhaecht K, Donnarumma C, Panella M. Becoming a ‘‘second victim’’ in health care. Rev Calid Asist. 2020;31:11-9. https://doi.org/10.1016/j.cali.2016.05.001
Algunos artículos similares:
- Luz Elena Velásquez, Catalina Gómez, Erika Valencia, Laura Salazar, Eudoro Casas, Estudio de foco de paragonimosis en Fuente Clara, Robledo, área periurbana de Medellín, Antioquia , Biomédica: Vol. 28 Núm. 3 (2008)
- Sandra Milena Arias, Lina Marcela Salazar, Eudoro Casas, Alexandra Henao, Luz Elena Velásquez, Paragonimus sp. en cangrejos y sensibilización de la comunidad educativa hacia los ecosistemas acuáticos de La Miel y La Clara, Caldas, Antioquia , Biomédica: Vol. 31 Núm. 2 (2011)
- Jaiberth Cardona-Arias, Luz Peláez-Vanegas, Juan López-Saldarriaga, Marcela Duque-Molina, Oscar Leal-Álvarez, Calidad de vida relacionada con la salud en adultos con VIH/sida, Medellín, Colombia, 2009 , Biomédica: Vol. 31 Núm. 4 (2011)
- Paola García-Huertas, Adriana Pabón, Carlos Arias, Silvia Blair, Evaluación del efecto citotóxico y del daño genético de extractos estandarizados de Solanum nudum con actividad antiplasmodial , Biomédica: Vol. 33 Núm. 1 (2013)
- Diego Mauricio Gómez-García, Herney Andrés García-Perdomo, Cannabis medicinal: puntos críticos para su uso clínico , Biomédica: Vol. 42 Núm. 3 (2022)
- Lina Sofía Morón-Duarte, Kelly Rocío Chacón, María Paula Gutiérrez , Ilich Herbert De La Hoz , Nancy Yomayusa , Eficacia y seguridad de cuatro COVID-19 vacunas para prevenir la infección por SARS-CoV-2: una revisión rápida , Biomédica: Vol. 42 Núm. Sp. 2 (2022): Covid-19
- Ana Yibby Forero Torres, Luis Carlos Forero, Comparación entre mediciones e índices antropométricos para evaluar la obesidad general y la abdominal, Colombia ENSIN 2015 , Biomédica: Vol. 43 Núm. Sp. 3 (2023): Enfermedades crónicas no transmisibles
| Estadísticas de artículo | |
|---|---|
| Vistas de resúmenes | |
| Vistas de PDF | |
| Descargas de PDF | |
| Vistas de HTML | |
| Otras vistas | |

























