Trastornos linfoproliferativos en una cohorte de pacientes adultos con trasplante hepático atendidos en un hospital de referencia en Bogotá, Colombia
Resumen
Introducción. Los trastornos linfoproliferativos después de un trasplante se caracterizan por la proliferación descontrolada de linfocitos como consecuencia del tratamiento inmunosupresor posterior a este.
Objetivo. Caracterizar clínica y patológicamente los casos de trastornos linfoproliferativos después de trasplante (Post-Transplant Lymphoproliferative Disorders, PTLD) en una cohorte de pacientes adultos con trasplante de hígado atendidos a lo largo de 15 años en el Hospital Universitario Fundación Santa Fe de Bogotá.
Materiales y métodos. Se hizo un estudio observacional retrospectivo a partir de la revisión de las bases de datos de la Unidad de Trasplante Hepático y del Departamento de Patología del Hospital en busca de los casos de PTLD diagnosticados durante el periodo de estudio. Se recolectó la información epidemiológica, clínica y patológica, y se adelantaron los análisis estadísticos.
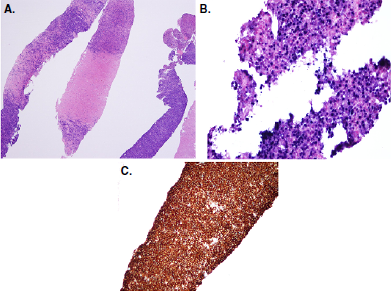
Resultados. Durante el periodo de estudio, hubo 572 pacientes con trasplante de hígado, la incidencia de trastornos linfoproliferativos fue de 2,44 %, el 79 % en hombres, y la edad promedio en el momento del diagnóstico fue de 62,5 años. El 71 % de los casos se presentó durante los primeros 12 meses después del trasplante y el mismo porcentaje fue seropositivo para el virus de Epstein-Barr (EBV). El fenotipo patológico más frecuente fue el monomorfo y la mayoría de los tumores se detectaron en el hilio hepático. La supervivencia al año fue del 50 %.
Conclusiones. Llamó la atención el alto porcentaje de casos de presentación temprana, así como la gran frecuencia de seropositividad para el EBV tanto en los donantes como en los receptores. Deben adelantarse estudios más detallados para una mejor comprensión de esta enfermedad en el país. Este es el primer análisis clínico y patológico de PTLD en pacientes con trasplante de hígado adelantado en Colombia hasta la fecha.
Descargas
Referencias bibliográficas
Dierickx D, Cardinaels N. Posttransplant lymphoproliferative disorders following liver transplantation: Where are we now? World J Gastroenterol. 2015;21:11034-43. https://doi.org/10.3748%2Fwjg.v21.i39.11034
Doak PB, Montgomerie JZ, North JD, Smith F. Reticulum cell sarcoma after renal homotransplantation and azathioprine and prednisone therapy. Br Med J.1968;4:746-8. https://doi.org/10.1136%2Fbmj.4.5633.746
Starzl TE, Nalesnik MA, Porter KA, Ho M, Iwatsuki S, Griffith BP, et al. Reversibility of lymphomas and lymphoproliferative lesions developing under cyclosporin-steroid therapy. Lancet. 1984;1:583-7. https://doi.org/10.1016/s0140-6736(84)90994-2
Singavi AK, Harrington AM, Fenske TS. Post-transplant lymphoproliferative disorders. Cancer Treat Res. 2015;165:305-7. https://doi.org/10.1007/978-3-319-13150-4_13
Dharnidharka VR, Webster AC, Martínez OM, Preiksaitis JK, Leblond V, Choquet S. Posttransplant lymphoproliferative disorders. Nat Rev Dis Prim. 2016;2:1-20. https://doi.org/10.1038/nrdp.2015.88
Dharnidharka VR, Lamb KE, Gregg JA, Meier-Kriesche HU. Associations between EBV serostatus and organ transplant type in PTLD risk: An analysis of the SRTR National Registry Data in the United States. Am J Transplant. 2012;12:976-83. https://doi.org/10.1111/j.1600-6143.2011.03893.x
Luskin, MR, Heil DS, Tan KS, Choi S, Stadtmauer EA, Schuster SJ, et al. The impact of EBV status on characteristics and outcomes of post-transplantation lymphoproliferative disorder. Am J Transplant. 2015;15:2665-73. https://doi.org/10.1111/ajt.13324
Lee TC, Savoldo B, Rooney CM, Heslop HE, Gee AP, Caldwell Y, et al. Quantitative EBV viral loads and immunosuppression alterations can decrease PTLD incidence in pediatric liver transplant recipients. Am J Transplant. 2005;5:2222-8. https://doi.org/10.1111/j.1600-6143.2005.01002.x
Opelz G, Dohler B. Lymphomas after solid organ transplantation: A collaborative transplant study report. Am J Transplant. 2004;4:222-30 https://doi.org/10.1046/j.1600-6143.2003.00325.x
Jiang Y, Villeneuve PJ, Fenton SS, Schaubel DE, Lilly L, Mao Y. Liver transplantation and subsequent risk of cancer: Findings from a Canadian cohort study. Liver Transpl. 2008;14:1588-97. https://doi.org/10.1002/lt.21554
Benítez C, Londoño MC, Miquel R, Manzia TM, Abraldes JG, Lozano JJ, et al. Prospective multicenter clinical trial of immunosuppressive drug withdrawal in stable adult liver transplant recipients. Hepatology. 2013;58:1824-35. https://doi.org/10.1002/hep.26426
de la Garza RG, Sarobe P, Merino J, Lasarte JJ, D’Avola D, Belsue V, et al. Trial of complete weaning from immunosuppression for liver transplant recipients: Factors predictive of tolerance. Liver Transpl. 2013;19:937-44. https://doi.org/10.1002/lt.23686
Lu BR, Park KT, Hurwitz M, Cox KL, Berquist WE. Impact of immunosuppression on the development of Epstein-Barr virus (EBV) viremia after pediatric liver transplantation. Transplant Proc. 2013;45:301-4 https://doi.org/10.1016/j.transproceed.2012.04.035
Jain A, Nalesnik M, Reyes J, Pokharna R, Mazariegos G, Green M, et al. Post-transplant lymphoproliferative disorders in liver transplantation: A 20-year experience. Ann Surg. 2002;236:429-36. https://doi.org/10.1097/00000658-200210000-00005
Swerdlow SH, Campo E, Pileri SA, Harris NL, SteinH, Siebert R, et al. The 2016 revision of the World Health Organization classification of lymphoid neoplasms. Blood. 2016;127:2375-90. https://doi.org/10.1182/blood-2016-01-643569
Mendizábal M, Marciano S, dos Santos Schraiber L, Zapata R, Quiros R, Zanotelli ML, et al. Post-transplant lymphoproliferative disorder in adult liver transplant recipients: A South American multicenter experience. Clin Transplant. 2013:27:E469-77. https://doi.org/10.1111/ctr.12152
Mumtaz K, Faisal N, Márquez M, Healey A, Lilly LB, Renner EL. Post-transplant lymphoproliferative disorder in liver transplant recipients: Characteristics, management and outcome from a single-centre experience with >1000 liver transplantations. Can J Gastroenterol Hepatol. 2015;29:417-22. https://doi.org/10.1155/2015/517359
Kremers WK, Devarbhavi HC, Wiesner RH, Krom RA, Macon WR, Habermann TM. Posttransplant lymphoproliferative disorders following liver transplantation: Incidence, risk factors and survival. Am J Transplant. 2006;6:1017-24.
Lo RC, Chan SC, Chan KL, Chiang AK, Lo CM, Ng I. Post-transplant lymphoproliferative disorders in liver transplant recipients: A clinicopathological study. J Clin Pathol. 2013;66:392-8. https://doi.org/10.1136/jclinpath-2012-201139
Trofe J, Buell JF, Beebe TM, Hanaway MJ, First MR, Alloway RR, et al. Analysis of factors that influence survival with post-transplant lymphoproliferative disorder in renal transplant recipients: The Israel Penn International Transplant Tumor Registry experience. Am J Transplant. 2005;5:775-80. https://doi.org/10.1111/j.1600-6143.2005.00776.x
Caillard S, Lelong C, Pessione F, Moulin B. Post-transplant lymphoproliferative disorders occurring after renal transplantation in adults: Report of 230 cases from the French Registry. Am J Transplant. 2006;6:2735-42. https://doi.org/10.1111/j.1600-6143.2006.01540.x
Kinch A, Cavelier L, Bengtsson M, Baecklund E, Enblad G, Backlin C, et al. Donor or recipient origin of post-transplant lymphoproliferative disorders following solid organ transplantation. Am J Transplant. 2014;14:2838-45. https://doi.org/10.1111/ajt.12990
Sanz J, Arango M, Senent L, Jarque I, Montesinos P, Sempere A, et al. EBV-associated posttransplant lymphoproliferative disorder after umbilical cord blood transplantation in adults with hematological diseases. Bone Marrow Transplant. 2014;49:397-402. https://doi.org/10.1038/bmt.2013.190
Algunos artículos similares:
- Yazmin Rocío Arias, Karime Osorio-Arango, Brayan Bayona, Guadalupe Ercilla, Mauricio Beltrán-Durán, Determinación del polimorfismo HLA -A, -B, -DRB1 en donantes de órganos en muerte encefálica representativos de la población general colombiana, 2007-2014 , Biomédica: Vol. 37 Núm. 2 (2017)
- Elizabeth Borrero, Gabriel Carrasquilla, Neal Alexander, Descentralización y reforma: ¿cuál es su impacto sobre la incidencia de malaria en los municipios colombianos? , Biomédica: Vol. 32 (2012): Suplemento 1, Malaria
- Raúl Murillo, Ricardo Cendales, Carolina Wiesner, Marion Piñeros, Sandra Tovar, Efectividad de la citología cérvico-uterina para la detección temprana de cáncer de cuello uterino en el marco del sistema de salud de Colombia , Biomédica: Vol. 29 Núm. 3 (2009)
- Sandra Lorena Girón, Julio César Mateus, Fabián Méndez, Impacto de un botadero a cielo abierto en el desarrollo de síntomas respiratorios y en costos familiares de atención en salud de niños entre 1 y 5 años en Cali, Colombia , Biomédica: Vol. 29 Núm. 3 (2009)
- José Joaquín Carvajal, Ligia Inés Moncada, Mauricio Humberto Rodríguez, Ligia del Pilar Pérez, Víctor Alberto Olano, Caracterización preliminar de los sitios de cría de Aedes (Stegomyia) albopictus (Skuse, 1894) (Diptera: Culicidae) en el municipio de Leticia, Amazonas, Colombia , Biomédica: Vol. 29 Núm. 3 (2009)
- Andrés Páez, Gloria Rey, Carlos Agudelo, Alvaro Dulce, Edgar Parra, Hernando Díaz-Granados, Damaris Heredia, Luis Polo, Brote de rabia urbana transmitida por perros en el distrito de Santa Marta, Colombia, 2006-2008 , Biomédica: Vol. 29 Núm. 3 (2009)
- Patricia Escobar, Katherine Paola Luna, Indira Paola Hernández, César Mauricio Rueda, María Magdalena Zorro, Simon L. Croft, Susceptibilidad in vitro a hexadecilfosfocolina (miltefosina), nifurtimox y benznidazole de cepas de Trypanosoma cruzi aisladas en Santander, Colombia , Biomédica: Vol. 29 Núm. 3 (2009)
- Gustavo Pradilla, Julio César Mantilla, Reynaldo Badillo, Encefalitis rábica humana por mordedura de murciélago en un área urbana de Colombia , Biomédica: Vol. 29 Núm. 2 (2009)
- Paola Andrea Rueda , Sara Orozco , Juan Raúl Castro , Ángela María Londoño, Elsa María Vásquez, Andrea Arango, Carlos Esteban Builes , Epidemiología del vitiligo: incidencia y prevalencia por sexo y edad en la población colombiana , Biomédica: Vol. 45 Núm. 4 (2025)
- Rosa Magdalena Uscátegui, Adriana M. Correa, Jaime Carmona-Fonseca, Cambios en las concentraciones de retinol, hemoglobina y ferritina en niños palúdicos colombianos , Biomédica: Vol. 29 Núm. 2 (2009)
| Estadísticas de artículo | |
|---|---|
| Vistas de resúmenes | |
| Vistas de PDF | |
| Descargas de PDF | |
| Vistas de HTML | |
| Otras vistas | |

























