Microcefalia en Colombia antes de la epidemia del Zika: revisión sistemática de la literatura
Resumen
Introducción. La microcefalia consiste en una circunferencia cefálica menor de la esperada. Recientemente, el virus del Zika se ha asociado con esta condición.
Objetivo. Describir la prevalencia de la microcefalia en Colombia, estableciendo como línea de base el periodo anterior a la epidemia del virus del Zika.
Materiales y métodos. Se revisaron las bases de datos Medline, Scopus, Scielo, Lilacs y el reporte anual de malformaciones congénitas en Latinoamérica, así como otras fuentes publicadas antes de abril de 2015 con los datos de prevalencia de la microcefalia en Colombia entre 1982 y 2013.
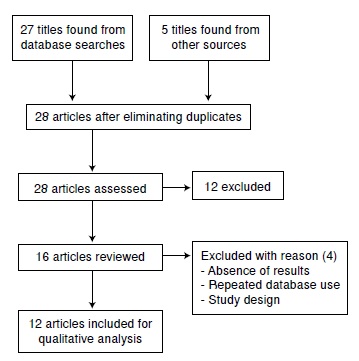
Resultados. Se detectaron 32 artículos no duplicados, se revisaron 25 y se seleccionaron 12 que cumplían con los criterios de inclusión para la revisión sistemática, los cuales registraban 2’808.308 nacimientos.
Conclusiones. La prevalencia de la microcefalia en Colombia entre 1982 y 2013, antes de la epidemia del virus del Zika, oscilaba entre 0,3 y 3,1 por 10.000 nacimientos, con un promedio de 1,8 (IC95% 1,7-1,8). Este dato es importante para determinar la diferencia en la prevalencia después de la introducción del virus del Zika en Colombia.
Descargas
Referencias bibliográficas
Ministerio de Salud, Instituto Nacional de Salud. Protocolo de Vigilancia en Salud Pública: defectos congénitos. Bogotá: Instituto Nacional de Salud; 2014.
Ashwal S, Michelson D, Plawner L, Dobyns WB, Quality Standards Subcommittee of the American Academy of Neurology and the Practice Committee of the Child Neurology Society. Practice parameter: Evaluation of the child with microcephaly (an evidence-based review): Report of the Quality Standards Subcommittee of the American Academy of Neurology and the Practice Committee of the Child Neurology Society. Neurology. 2009;73:887-97. https://doi.org/10.1212/WNL.0b013e3181b783f7
World Health Organization. Screening, assessment and management of neonates and infants with complications associated with Zika virus exposure in utero. Geneva: World Health Organization; 2016.
Jaworski M, Hersh JH, Donat J, Shearer LT, Weisskopf B. Computed tomography of the head in the evaluation of microcephaly. Pediatrics. 1986;78:1064-9.
Steinlin M, Zürrer M, Martin E, Boesch C, Largo RH, Boltshauser E. Contribution of magnetic resonance imaging in the evaluation of microcephaly. Neuropediatrics. 1991;22:184-9. https://doi.org/10.1055/s-2008-1071438
Sugimoto T, Yasuhara A, Nishida N, Murakami K, Woo M, Kobayashi Y. MRI of the head in the evaluation of microcephaly. Neuropediatrics. 1993;24:4-7. https://doi.org/10.1055/s-2008-1071504
Opitz JM, Holt MC. Microcephaly: General considerations and aids to nosology. J Craniofac Genet Dev Biol. 1990;10:175-204.
Stoll C. Problems in the diagnosis of fragile X syndrome in young children are still present. Am J Med Genet. 2001;100:110-5. https://doi.org/10.1002/1096-8628(20010422)100:2<110::AID-AJMG1242>3.0.CO;2-I
Dolk H. The predictive value of microcephaly during the first year of life for mental retardation at seven years. Dev Med Child Neurol. 1991;33:974-83. https://doi.org/10.1111/j.1469-8749.1991.tb14813.x
Rasmussen SA, Jamieson DJ, Honein MA, Petersen LR. Zika virus and birth defects--reviewing the evidence for causality. N Engl J Med. 2016;374:1981-7. https://doi.org/10.1056/NEJMsr1604338
Mysorekar IU, Diamond MS. Modeling Zika virus infection in pregnancy. N Engl J Med. 2016;375:481-4. https://doi.org/10.1016/j.cell.2016.05.008
Mlakar J, Korva M, Tul N, Popović M, Poljšak-Prijatelj M, Mraz J, et al. Zika virus associated with microcephaly. N Engl J Med. 2016;374:951-8. https://doi.org/10.1056/NEJMoa1600651
Schuler-Faccini L, Ribeiro EM, Feitosa IM, Horovitz DD, Cavalcanti DP, Pessoa A, et al. Possible association between zika virus infection and microcephaly - Brazil, 2015. MMWR Morb Mortal Wkly Rep. 2016;65:59-62. https://doi.org/10.15585/mmwr.mm6503e2
World Health Organization. Disease outbreak news. Microcephaly-Brazil. 2016;91:237-48. Accessed: June 22, 2018. Available at: http://www.who.int/wer/2016/wer9118/en/
World Health Organization. Microcephaly – Brazil. Weekly Epidemiological Record. Accessed: June 22, 2018. Available at: http://www.who.int/csr/don/8-january-2016-brazilmicrocephaly/en/
Gulland A. Zika virus is a global public health emergency, declares WHO. BMJ. 2016;352:i657. https://doi.org/10.1136/bmj.i657
Fauci AS, Morens DM. Zika virus in the Americas — yet another arbovirus threat. N Engl J Med. 2016;374:601-4. https://doi.org/10.1056/NEJMp1600297
Rubin EJ, Greene MF, Baden LR. Zika virus and microcephaly. N Engl J Med. 2016;374:984-5. https://doi.org/10.1056/NEJMe1601862
Kumar A, Singh HN, Pareek V, Raza K, Dantham S, Kumar P, et al. A possible mechanism of Zika virus associated microcephaly: Imperative Role of Retinoic Acid Response Element (RARE) Consensus Sequence Repeats in the Viral Genome. Front Hum Neurosci. 2016;10:403. https://doi.org/10.3389/fnhum.2016.00403
Mawson AR. Pathogenesis of Zika virus-associated embryopathy. Biores Open Access. 2016;5:171-6. https://doi.org/10.1089/biores.2016.0004
Huang W-C, Abraham R, Shim B-S, Choe H, Page DT. Zika virus infection during the period of maximal brain growth causes microcephaly and corticospinal neuron apoptosis in wild type mice. Sci Rep. 2016;6:34793. https://doi.org/10.1038/srep34793
Pacheco O, Beltrán M, Nelson CA, Valencia D, Tolosa N, Farr SL, et al. Zika virus disease in Colombia - preliminary report. N Engl J Med. 2016. p. 1-10. https://doi.org/10.1056/NEJMoa1604037
Porras GL, León OM, Molano J, Quiceno SL, Pachajoa H, Montoya JJ. Prevalencia de defectos congénitos en Risaralda, 2010-2013. Biomédica. 2016;36:556-63. https://doi.org/10.7705/biomedica.v36i4.2771
Carmona RH. The global challenges of birth defects and disabilities. Lancet. 2005;366:1142-4. https://doi.org/10.1016/S0140-6736(05)67459-4
Medina MR. Geografía de la mortalidad infantil en Colombia, 1985-1994. Bogotá: Departamento Administrativo Nacional de Estadística (DANE); 1999.
González Y. Informe final del evento anomalías congénitas hasta el periodo epidemiológico 13 del año 2012. Bogotá:Instituto Nacional de Salud; 2012.
Observatorio Nacional de Salud. Tercer informe ONS: Mortalidad evitable en Colombia para 1998-2011. Bogotá: Instituto Nacional de Salud; 2014.
Organización Mundial de la Salud. Estadísticas sanitarias mundiales, 2014. Geneva: Organización Mundial de la Salud; 2014. p. 13-22.
García H, Salguero GA, Moreno J, Arteaga C, Giraldo A. Frecuencia de anomalías congénitas en el Instituto Materno-Infantil, Bogotá. Biomédica. 2003;23:161-72.
https://doi.org/10.7705/biomedica.v23i2.1208
Victora CG, Schuler-Faccini L, Matijasevich A, Ribeiro E, Pessoa A, Barros FC. Microcephaly in Brazil: How to interpret reported numbers? Lancet. 2016;387:621-4.
https://doi.org/10.1016/S0140-6736(16)00273-7
Boom JA. Microcephaly in infants and children: Etiology and evaluation. Accessed on: June 22, 2018. Available at: https://www.uptodate.com/contents/microcephaly-in-infantsand-children-etiology-and-evaluation 32. Roche AF, Mukherjee D, Guo SM, Moore WM. Head circumference reference data: Birth to 18 years. Pediatrics. 1987;79:706-12.
Estudio Colaborativo Latino Americano de Malformaciones Congénitas. Microcefalia no ECLAMC e no Brasil. Buenos Aires: Estudio Colaborativo Latino-Americano de Malformaciones Congénitas; 2015.
Algunos artículos similares:
- Jorge L. Alvarado-Socarras, Fredi Alexander Díaz-Quijano, Alfonso J. Rodríguez-Morales, Carta al editor Diagnóstico diferencial de dengue y chikungunya en pacientes pediátricos , Biomédica: Vol. 36 (2016): Suplemento 2, Enfermedades virales
- Elizabeth Borrero, Gabriel Carrasquilla, Neal Alexander, Descentralización y reforma: ¿cuál es su impacto sobre la incidencia de malaria en los municipios colombianos? , Biomédica: Vol. 32 (2012): Suplemento 1, Malaria
- Raúl Murillo, Ricardo Cendales, Carolina Wiesner, Marion Piñeros, Sandra Tovar, Efectividad de la citología cérvico-uterina para la detección temprana de cáncer de cuello uterino en el marco del sistema de salud de Colombia , Biomédica: Vol. 29 Núm. 3 (2009)
- Sandra Lorena Girón, Julio César Mateus, Fabián Méndez, Impacto de un botadero a cielo abierto en el desarrollo de síntomas respiratorios y en costos familiares de atención en salud de niños entre 1 y 5 años en Cali, Colombia , Biomédica: Vol. 29 Núm. 3 (2009)
- José Joaquín Carvajal, Ligia Inés Moncada, Mauricio Humberto Rodríguez, Ligia del Pilar Pérez, Víctor Alberto Olano, Caracterización preliminar de los sitios de cría de Aedes (Stegomyia) albopictus (Skuse, 1894) (Diptera: Culicidae) en el municipio de Leticia, Amazonas, Colombia , Biomédica: Vol. 29 Núm. 3 (2009)
- Andrés Páez, Gloria Rey, Carlos Agudelo, Alvaro Dulce, Edgar Parra, Hernando Díaz-Granados, Damaris Heredia, Luis Polo, Brote de rabia urbana transmitida por perros en el distrito de Santa Marta, Colombia, 2006-2008 , Biomédica: Vol. 29 Núm. 3 (2009)
- Patricia Escobar, Katherine Paola Luna, Indira Paola Hernández, César Mauricio Rueda, María Magdalena Zorro, Simon L. Croft, Susceptibilidad in vitro a hexadecilfosfocolina (miltefosina), nifurtimox y benznidazole de cepas de Trypanosoma cruzi aisladas en Santander, Colombia , Biomédica: Vol. 29 Núm. 3 (2009)
- Gustavo Pradilla, Julio César Mantilla, Reynaldo Badillo, Encefalitis rábica humana por mordedura de murciélago en un área urbana de Colombia , Biomédica: Vol. 29 Núm. 2 (2009)
- Paola Andrea Rueda , Sara Orozco , Juan Raúl Castro , Ángela María Londoño, Elsa María Vásquez, Andrea Arango, Carlos Esteban Builes , Epidemiología del vitiligo: incidencia y prevalencia por sexo y edad en la población colombiana , Biomédica: Vol. 45 Núm. 4 (2025)
- Rosa Magdalena Uscátegui, Adriana M. Correa, Jaime Carmona-Fonseca, Cambios en las concentraciones de retinol, hemoglobina y ferritina en niños palúdicos colombianos , Biomédica: Vol. 29 Núm. 2 (2009)
| Estadísticas de artículo | |
|---|---|
| Vistas de resúmenes | |
| Vistas de PDF | |
| Descargas de PDF | |
| Vistas de HTML | |
| Otras vistas | |

























