Del diagnóstico fenotípico al molecular: perspectivas desde un servicio de inmunología clínica enfocado en errores innatos de la inmunidad en Colombia
Resumen
Introducción. Los errores innatos de la inmunidad incluyen un amplio espectro de enfermedades genéticas, en las cuales una mutación puede alterar completamente el enfoque y tratamiento de cada paciente.
Objetivo. Hacer un análisis exhaustivo de la correlación entre los diagnósticos fenotípico y molecular de los pacientes con errores innatos de la inmunidad, confirmados en un hospital terciario de Cali, Colombia.
Materiales y métodos. Se desarrolló un estudio retrospectivo mediante la evaluación secuencial de las historias clínicas de los pacientes con errores innatos de la inmunidad que habían consultado al Servicio de Inmunología Clínica del Hospital Universitario del Valle.
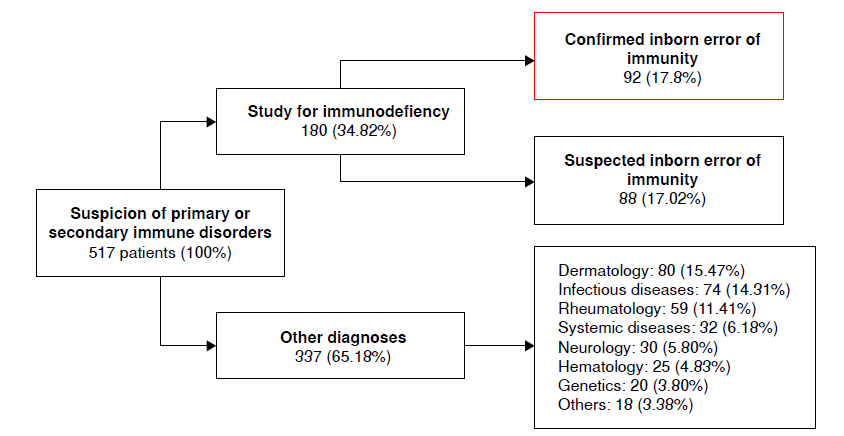
Resultados. En el Servicio de Inmunología Clínica del Hospital Universitario del Valle se habían atendido 517 pacientes. Según la clasificación IUIS-2022, 92 pacientes (17,35 %) fueron diagnosticados con errores innatos de la inmunidad, de los cuales, 38 fueron sometidos a estudios genéticos. El grupo más prevalente de errores innatos de la inmunidad fue el de deficiencias predominantemente de anticuerpos (grupo III) (38/92 - 41.3 %). Se encontró un amplio espectro de defectos genéticos –nuevos y previamente reportados – incluyendo mutaciones en los genes ATM, BTK, ERBIN, MAB21L2, RAG2, SAVI, SH2D1A, STAT1, SYK y TMEM173. Entre los hallazgos menos frecuentes, se identificaron casos de síndrome de WHIM, aumento de la función del SYK y deficiencia de IL-7.
Conclusiones. El establecimiento del Servicio de Inmunología Clínica del Hospital Universitario del Valle ha emergido como un recurso fundamental para atender a personas con recursos financieros limitados en el suroccidente colombiano. El diagnóstico genético se logró en 38 casos (41.3 %) de pacientes con errores innatos de la inmunidad y cambió el diagnóstico en 24 pacientes (26 %).
Descargas
Referencias bibliográficas
Boyle JM, Buckley RH. Population prevalence of diagnosed primary immunodeficiency diseases in the United States. J Clin Immunol. 2007;27:497-502. https://doi.org/10.1007/s10875-007-9103-1
Vásquez E, Villada F, Orrego JC, Franco JL. Espectro de las inmunodeficiencias primarias en Colombia: reporte del Centro Nacional de Referencia Jeffrey Modell para diagnóstico e investigación en inmunodeficiencias primarias (CJM-UDEA). Iatreia. 2013;26 (Supp. 3):S43.
Ochs HD, Hitzig WH. History of primary immunodeficiency diseases. Curr Opin Allergy Clin Immunol. 2012;12:577-87. https://doi.org/10.1097/ACI.0b013e32835923a6
Montoya CJ, Henao J, Salgado H. Diagnóstico fenotípico de las inmunodeficiencias primarias en Antioquia, Colombia, 1994-2002. Biomédica. 2002;22:510-8. https://doi.org/10.7705/biomedica.v22i4.1177
Pareja-Arcila ML. Situación actual de las enfermedades huérfanas en Colombia 2017. CES Derecho. 2017;8:231-41. https://doi.org/10.21615/cesder.8.2.2
Immune Deficiency Foundation. Primary Immunodeficiency Diseases in America: 2007: The Third National Survey of Patients. Hanover: Immune Deficiency Foundation; 2009.
Bousfiha A, Moundir A, Tangye SG, Picard C, Jeddane L, Al-Herz W, et al. The 2022 Update of IUIS Phenotypical Classification for Human Inborn Errors of Immunity. J Clin Immunol. 2022;42:1508-20. https://doi.org/10.1007/s10875-022-01352-z
Rojas-Restrepo J, Caballero-Oteyza A, Huebscher K, Haberstroh H, Fliegauf M, Keller B, et al. Establishing the molecular diagnoses in a cohort of 291 patients with predominantly antibody deficiency by targeted next-generation sequencing: Experience from a monocentric study. Front Immunol. 2021;12. https://doi.org/10.3389/fimmu.2021.786516
Moundir A, Ouair H, Benhsaien I, Jeddane L, Rada N, Amenzoui N, et al. Genetic diagnosis of inborn errors of immunity in an emerging country: A retrospective study of 216 Moroccan patients. J Clin Immunol. 2023;43:485-94. https://doi.org/10.1007/s10875-022-01398-z
Zea-Vera AF. Common variable immunodeficiency and chronic hepatitis B: Therapeutic challenge. Clin Res Hepatol Gastroenterol. 2020;44:e38-40. https://doi.org/10.1016/j.clinre.2019.07.002
Zea-Vera AF, Agudelo-Rojas OL. Disseminated bronchiectasis in an adult with common variable immunodeficiency. Colomb Med (Cali). 2015;46:47-50.
Zea-Vera AF, Estupiñán-López FE, Cifuentes-Burbano J, Vargas MJ, Bonelo A. Interleukin-36 receptor antagonist deficiency (DITRA) with a novel IL36RN homozygous mutation c.200G>T (p.Cys67Phe) in a young Colombian woman. J Clin Immunol. 2019;39:261-3. https://doi.org/10.1007/s10875-019-00622-7
Zea-Vera AF, Chacón MA, Parra B. Antibody deficiencies with normal IgG in adults with noncystic fibrosis bronchiectasis or recurrent pneumonia: Cross-sectional study. Colomb Med. 2022;53. https://doi.org/10.25100/cm.v53i2.4832
Giraldo-Ocampo S, Bonelo A, Zea-Vera AF. B cell subsets in Colombian adults with predominantly antibody deficiencies, bronchiectasis, or recurrent pneumonia. Adv Respir Med. 2022;90:254-66. https://doi.org/10.3390/arm90040035
Fernandes-Pineda M, Matta-Cortés L, Zea-Vera A. Errores innatos de la inmunidad. Acta Med Colomb. 2023;49. https://doi.org/10.36104/amc.2024.3092
European Society for Immunodeficiencies. Registry Working Party List of diseases and genes 2019. Accessed: November 2, 2023. Available at: https://esid.org/Working-Parties/Registry-Working-Party/ESID-Registry/List-of-diseases-and-genes
Giraldo A. Genetic services in Colombia. Community Genets. 2004;7:126-9. https://doi.org/10.1159/000080782
Olaya M, Cleves D, Guzmán T, Torres-Canchala L, Pachajoa H, Medina-Valencia D, et al. Demographic and clinical characterization of pediatric group patients with inborn errors of the immune system in a Colombian tertiary hospital. Allergol Immunopathol (Madr). 2022;50:17-22. https://doi.org/10.15586/aei.v50i4.55
Rosenberg E, Dent PB, Denburg JA. Primary immune deficiencies in the adult: A previously underrecognized common condition. J Allergy Clin Immunol Pract. 2016;4:1101-7. https://doi.org/10.1016/j.jaip.2016.09.004
Wang JJ, Dhir A, Hildebrand KJ, Turvey SE, Schellenberg R, Chen LY, et al. Inborn errors of immunity in adulthood. Allergy Asthma Clin Immunol. 2024;20:6. https://doi.org/10.1186/s13223-023-00862-8
Dorsey MJ, Condino-Neto A. Improving access to therapy for patients with inborn errors of immunity: A call to action. J Allergy Clin Immunol Pract. 2023;11:1698-702. https://doi.org/10.1016/j.jaip.2023.04.019
Boton-Pereira DH, Primo LS, Pelizari G, Flores E, Moraes-Vasconcelos D de, Condino-Neto A, et al. Primary immunodeficiencies in a Mesoregion of São Paulo, Brazil: epidemiologic, clinical, and geospatial approach. Front Immunol. 2020;11. https://doi.org/10.3389/fimmu.2020.00862
Dorsey MJ, Puck JM. Newborn screening for severe combined immunodeficiency in the United States. Immunol Allergy Clin North Am. 2019;39:1-11. https://doi.org/10.1016/j.iac.2018.08.002
Leiva LE, Bezrodnik L, Oleastro M, Condino-Neto A, Costa-Carvalho BT, Sevciovic-Grumach A, et al. Primary immunodeficiency diseases in Latin America: Proceedings of the Second Latin American Society for Immunodeficiencies (LASID) Advisory Board. Allergol Immunopathol (Madr). 2011;39:106-10. https://doi.org/10.1016/j.aller.2010.10.007
Abolhassani H, Avcin T, Bahceciler N, Balashov D, Bata Z, Bataneant M, et al. Care of patients with inborn errors of immunity in thirty J Project countries between 2004 and 2021. Front Immunol. 2022;13. https://doi.org/10.3389/fimmu.2022.1032358
Echeverri EV, Orrego-Arango JC, Arias JAM, Franco JL. Telemedicine for inborn errors of immunity in Colombian patients: Pilot study. Clinical Immunology. 2023;250:109416. https://doi.org/10.1016/j.clim.2023.109416
Seidel MG, Kindle G, Gathmann B, Quinti I, Buckland M, van Montfrans J, et al. The European Society for Immunodeficiencies (ESID) Registry working definitions for the clinical diagnosis of inborn errors of immunity. J Allergy Clin Immunol Pract. 2019;7:1763-70. https://doi.org/10.1016/j.jaip.2019.02.004
Ameratunga R, Lehnert K, Woon S-T. All patients with common variable immunodeficiency disorders (CVID) should be routinely offered diagnostic genetic testing. Front Immunol. 2019;10. https://doi.org/10.3389/fimmu.2019.02678
Elsink K, van Montfrans JM, van Gijn ME, Blom M, van Hagen PM, Kuijpers TW, et al. Cost and impact of early diagnosis in primary immunodeficiency disease: A literature review. Clin Immunol. 2020;213. https://doi.org/10.1016/j.clim.2020.108359
Guaní-Guerra E, Jiménez-Romero AI, García-Ramírez UN, Velázquez-Ávalos JM, Martínez-Guzmán E, Sandoval-Ramírez E, et al. Disease burden for patients with primary immunodeficiency diseases identified at reference hospitals in Guanajuato, Mexico. PLoS ONE. 2017;12:e0175867. https://doi.org/10.1371/journal.pone.0175867
Nabavi M, Arshi S, Bemanian MH, Aghamohammadi A, Mansouri D, Hedayat M, et al. Longterm follow-up of ninety eight Iranian patients with primary immune deficiency in a single tertiary centre. Allergol Immunopathol (Madr). 2016;44:322-30. https://doi.org/10.1016/j.aller.2015.09.006
Reda SM, Afifi HM, Amine MM. Primary immunodeficiency diseases in Egyptian children: A single-center study. J Clin Immunol. 2009;29:343-51. https://doi.org/10.1007/s10875-008-9260-x
Staels F, Collignon T, Betrains A, Gerbaux M, Willemsen M, Humblet-Baron S, et al. Monogenic adult-onset inborn errors of immunity. Front Immunol. 2021;12. https://doi.org/10.3389/fimmu.2021.753978
Al-Tamemi S, Al-Zadjali S, Bruwer Z, Naseem S-U-R, Al-Siyabi N, ALRawahi M, et al. Genetic causes, clinical features, and survival of underlying inborn errors of immunity in Omani patients: A single-center study. J Clin Immunol. 2023;43:452-65. https://doi.org/10.1007/s10875-022-01394-3
Al-Herz W, Moussa MAA. Survival and predictors of death among primary immunodeficient patients: A registry-based study. J Clin Immunol. 2012;32:467-73. https://doi.org/10.1007/s10875-011-9636-1
Modell V, Orange JS, Quinn J, Modell F. Global report on primary immunodeficiencies: 2018 update from the Jeffrey Modell Centers Network on disease classification, regional trends, treatment modalities, and physician reported outcomes. Immunol Res. 2018;66:367-80. https://doi.org/10.1007/s12026-018-8996-5
Locke BA, Dasu T, Verbsky JW. Laboratory diagnosis of primary immunodeficiencies. Clin Rev Allergy Immunol. 2014;46:154-68. https://doi.org/10.1007/s12016-014-8412-4
Derechos de autor 2024 Biomédica

Esta obra está bajo una licencia internacional Creative Commons Atribución 4.0.
| Estadísticas de artículo | |
|---|---|
| Vistas de resúmenes | |
| Vistas de PDF | |
| Descargas de PDF | |
| Vistas de HTML | |
| Otras vistas | |

























