Factores determinantes sociodemográficos y de mortalidad en recién nacidos prematuros en población de medianos y bajos ingresos en Colombia, 2017-2019
Resumen
Introducción. El nacimiento de bebés prematuros es un problema de salud pública con gran impacto en la morbimortalidad infantil: cerca del 40 % de las muertes de niños menores de cinco años sucede en el primer mes de vida.
Objetivo. Identificar la asociación entre los factores sociodemográficos maternos, el parto prematuro y la mortalidad en recién nacidos menores de 37 semanas en Santiago de Cali, 2017-2019.
Materiales y métodos. Se hizo un estudio descriptivo transversal. Se evaluaron los registros de la Secretaría de Salud Pública Municipal de Cali. Se calcularon las razones de probabilidad y los intervalos de confianza (95 %) crudos y ajustados mediante el modelo de regresión logística, en tanto que los datos se procesaron en Stata 16 y los casos se georreferenciaron con el programa QGIS.
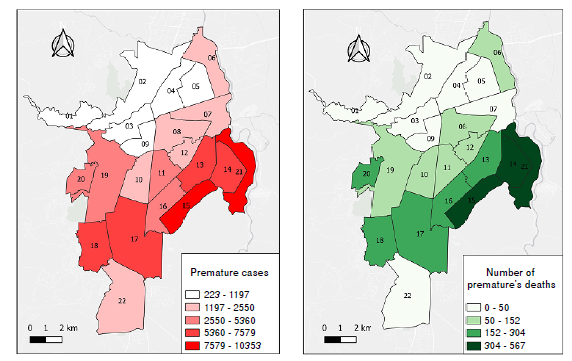
Resultados. Entre el 2017 y el 2019, los nacimientos de bebés prematuros en Cali correspondieron al 11 %. El control prenatal deficiente aumentó 3,13 veces el riesgo de nacer con menos de 32 semanas (OR ajustado = 3,13; IC95% = 2,75-3,56) y, en madres de municipios fuera de la ciudad, 1,27 veces (OR ajustado = 1,27; IC95% = 1,15-1,41). La mortalidad fue de 4,29 por 1.000 nacidos vivos. Nacer con un peso menor de 1.000 g aumentó el riesgo de mortalidad en 3,42 veces (OR = 3,42; IC95% = 2,85-4,12) y, un puntaje Apgar menor de siete a los cinco minutos del nacimiento, en 1,55 veces (OR=1,55; IC95% = 1,23-1,96).
Conclusiones. Se encontró que tener menos de tres controles prenatales, la procedencia de la madre fuera de Cali, ser afrodescendiente y el parto por cesárea, estaban asociados significativamente con la prematuridad de menos de 32 semanas. Hubo mayor mortalidad en los recién nacidos con menos de 1.000 gramos al nacer.
Descargas
Referencias bibliográficas
Chawanpaiboon S, Vogel JP, Moller AB, Lumbiganon P, Petzold M, Hogan D, et al. Global, regional, and national estimates of levels of preterm birth in 2014: A systematic review and modelling analysis. Lancet Glob Health. 2019;7:e37-46. https://doi.org/10.1016/S2214-109X(18)30451-0
Wastnedge E, Waters D, Murray SR, McGowan B, Chipeta E, Nyondo-Mipando AL, et al. Interventions to reduce preterm birth and stillbirth, and improve outcomes for babies born preterm in low- and middle-income countries: A systematic review. J Glob Health. 2021;11:04050. https://doi.org/10.7189/jogh.11.04050
Blencowe H, Cousens S, Oestergaard MZ, Chou D, Moller AB, Narwal R, et al. National, regional, and worldwide estimates of preterm birth rates in the year 2010 with time trends since 1990 for selected countries: A systematic analysis and implications. Lancet. 2012;379:2162-72. https://doi.org/10.1016/S0140-6736(12)60820-4
Martin RJ, Fanaroff AA, Walsh MC. Fanaroff and Martin’s Neonatal-Perinatal Medicine. 11th edition. Cleveland, OH: Elsevier; 2015. p.1856.
Markopoulou P, Papanikolaou E, Analytis A, Zoumakis E, Siahanidou T. Preterm birth as a risk factor for metabolic syndrome and cardiovascular disease in adult life: A systematic review and meta-analysis. J Pediatr. 2019;210:69-80. https://doi.org/10.1016/j.jpeds.2019.02.041
Crump C, Sundquist J, Winkleby MA, Sundquist K. Preterm birth and risk of chronic kidney disease from childhood into mid-adulthood: National cohort study. BMJ. 2019;365:1346. https://doi.org/10.1136/bmj.l1346
Ospino-Guzmán MP, Mercado-Reyes MM. Comportamiento de la prematuridad en Colombia durante los años 2007 a 2016. Bogotá; INS: 2007. Accessed: February 8, 2023. Available at: https://fundacioncanguro.co/wp-content/uploads/2018/11/Comportamiento-dela-prematuridad-en-Colombia-durante-los-a%C3%B1os-2007-a-2016.pdf
The Global Health Observatory. Estadísticas Sanitarias Mundiales. Ginebra: Organización Mundial de la Salud; 2022. Accessed: February 8, 2023. Available at: https://www.who.int/es/data/gho/publications/world-health-statistics
Oficina Sanitaria Panamericana, Organización Mundial de la Salud. CIE-10 Clasificación estadística internacional de enfermedades y problemas relacionados con la salud. Washington, D.C.: OPS-OMS; 1995. Accessed: February 8, 2023. Available at: https://iris.paho.org/bitstream/handle/10665.2/6282/Volume1.pdf
World Health Organization. Born too soon: The global action report on preterm birth. Geneva: WHO; 2012. Accessed: February 8, 2023. Available at: http://apps.who.int/iris/bitstream/handle/10665/44864/9789241503433_eng.pdf;jsessionid=C45F9897754A467E67CED827537FD757?sequence=1
Beck S, Wojdyla D, Say L, Betran AP, Merialdi M, Requejo JH, et al. The worldwide incidence of preterm birth: A systematic review of maternal mortality and morbidity. Bull World Health Organ. 2010;88:31-8. https://doi.org/10.2471/BLT.08.062554
Lawn JE, Gravett MG, Nunes TM, Rubens CE, Stanton C. Global report on preterm birth and stillbirth (1 of 7): definitions, description of the burden and opportunities to improve data. BMC Pregnancy Childbirth. 2010;10(Suppl.1):1-22. https://doi.org/10.1186/1471-2393-10-S1-S1
Organización Panamericana de la Salud. Indicadores básicos 2018. Situación de salud en las Américas. Washington: PAHO; 2018. Accessed: February 8, 2023. Available at: https://iris.paho.org/handle/10665.2/49511
Alexa D, Motta F. Informe de evento mortalidad perinatal y neonatal tardía, Colombia, 2020. Bogotá: Instituto Nacional de Salud; 2020. Accessed: February 8, 2023. Available at: https://www.ins.gov.co/buscador-eventos/Informesdeevento/MORTALIDAD%20PERINATAL%20Y%20NEONATAL%20TARD%C3%8DA_2020.pdf
Pungiluppi Leyva J. Informe de Gestión ICBF 2019. Bogotá: ICBF; 2020. Accessed: February 8, 2023. Available at: https://www.icbf.gov.co/informe-de-gestion-icbf-2019
Pusdekar YV, Patel AB, Kurhe KG, Bhargav SR, Thorsten V, Garcés A, et al. Rates and risk factors for preterm birth and low birthweight in the global network sites in six low- and low middle-income countries. Reprod Health. 2020;17(Suppl.3):S187. https://doi.org/10.1186/s12978-020-01029-z
Cali cómo vamos. Informe anual de calidad de vida. Santiago de Cali; 2021. Accessed: February 8, 2023. Available at: https://www.calicomovamos.org.co/_files/ugd/ba6905_2a6681f601a5475ebffbfc95788a108e.pdf
Alcaldía de Cali. Observatorio de Hacienda Pública Distrital. Santiago de Cali; 2021. Accessed: February 8, 2023. Available at: https://www.cali.gov.co/observatorios/publicaciones/168676/observatorio-de-hacienda-publica-distrital/
Ratzon R, Sheiner E, Shoham-Vardi I. The role of prenatal care in recurrent preterm birth. Eur J Obstet Gynecol Reprod Biol. 2011;154:40-4. https://doi.org/10.1016/j.ejogrb.2010.08.011
Althabe F, Belizán JM, McClure EM, Hemingway-Foday J, Berrueta M, Mazzoni A, et al. A population-based, multifaceted strategy to implement antenatal corticosteroid treatment versus standard care for the reduction of neonatal mortality due to preterm birth in low-income and middle-income countries: the ACT cluster-randomised trial. Lancet. 2015;385:629-39. https://doi.org/10.1016/S0140-6736(14)61651-2
Torres-Muñoz J, Jiménez-Fernández CA, Ortega RR, Cuero DJM, Mendoza DM. Factors associated with late prematurity in the University Hospital of Valle, Cali, Colombia, during 2013-2014. Front Public Health. 2020;8. https://doi.org/10.3389/fpubh.2020.00200
Goldenberg RL, Cliver SP, Mulvihill FX, Hickey CA, Hoffman HJ, Klerman LV, et al. Medical, psychosocial, and behavioral risk factors do not explain the increased risk for low birth weight among black women. Am J Obstet Gynecol. 1996;175:1317-24. https://doi.org/10.1016/s0002-9378(96)70048-0
Goldenberg RL, Culhane JF, Iams JD, Romero R. Epidemiology and causes of preterm birth. Lancet. 2008;371:75-84. https://doi.org/10.1016/S0140-6736(08)60074-4
Schaaf JM, Liem SMS, Mol BWJ, Abu-Hanna A, Ravelli ACJ. Ethnic and racial disparities in the risk of preterm birth: A systematic review and meta-analysis. Am J Perinatol. 2013;30:433-50. https://doi.org/1010.1055/s-0032-1326988
Lansky S, Friche AA, Silva AA, Campos D, Bittencourt SD, Carvalho ML, et al. Birth in Brazil survey: Neonatal mortality, pregnancy and childbirth quality of care. Cad Saúde Pública. 2014;30(Suppl.1):S192-207. https://doi.org/10.1590/0102-311x00133213
Defilipo EC, Chagas PSC, Ribeiro LC, Drumond CM. Factors associated with premature birth: A case-control study. Rev Paul Pediatr. 2022;40:e2020486. https://doi.org/10.1590/1984-0462/2022/40/2020486IN
Ip M, Peyman E, Lohsoonthorn V, Williams MA. A case-control study of preterm delivery risk factors according to clinical subtypes and severity. J Obstet Gynaecol Res. 2010;36:34-44. https://doi.org/10.1111/j.1447-0756.2009.01087.x
Instituto Nacional de Salud. Comportamiento epidemiológico del bajo peso al nacer a término, Colombia, semana epidemiológica 27 de 2020. Bogotá: Instituto Nacional de Salud; 2020. Accessed: February 8, 2023. Available at: https://www.ins.gov.co/buscadoreventos/BoletinEpidemiologico/2020_Boletin_epidemiologico_semana_28.pdf
Koullali B, Oudijk MA, Nijman TAJ, Mol BWJ, Pajkrt E. Risk assessment and management to prevent preterm birth. Semin Fetal Neonatal Med. 2016;21:80-8. https://doi.org/10.1016/j.siny.2016.01.005
Xu H, Dai Q, Xu Y, Gong Z, Dai G, Ding M, et al. Time trends and risk factor associated with premature birth and infants’ deaths due to prematurity in Hubei Province, China from 2001 to 2012. BMC Pregnancy Childbirth. 2015;15:1-9. https://doi.org/10.1186/s12884-015-0767-x
Grandi C, González A, Zubizarreta J. Factores perinatales asociados a la mortalidad neonatal en recién nacidos de muy bajo peso: estudio multicéntrico. Arch Argent Pediatr. 2016;5:426-33. https://doi.org/10.5546/aap.2016.426
Walani SR. Global burden of preterm birth. Int J Gynaecol Obstet. 2020;150:31-3. https://doi.org/10.1002/ijgo.13195
Cao G, Liu J, Liu M. Global, regional, and national incidence and mortality of neonatal preterm birth, 1990-2019. JAMA Pediatr. 2022;176:787-96. https://doi.org/10.1001/jamapediatrics.2022.1622
Cnattingius S, Johansson S, Razaz N. Apgar score and risk of neonatal death among preterm infants. N Engl J Med. 2020;383:49-57. https://doi.org/10.1056/NEJMoa1915075
Algunos artículos similares:
- Elizabeth Borrero, Gabriel Carrasquilla, Neal Alexander, Descentralización y reforma: ¿cuál es su impacto sobre la incidencia de malaria en los municipios colombianos? , Biomédica: Vol. 32 (2012): Suplemento 1, Malaria
- Raúl Murillo, Ricardo Cendales, Carolina Wiesner, Marion Piñeros, Sandra Tovar, Efectividad de la citología cérvico-uterina para la detección temprana de cáncer de cuello uterino en el marco del sistema de salud de Colombia , Biomédica: Vol. 29 Núm. 3 (2009)
- Sandra Lorena Girón, Julio César Mateus, Fabián Méndez, Impacto de un botadero a cielo abierto en el desarrollo de síntomas respiratorios y en costos familiares de atención en salud de niños entre 1 y 5 años en Cali, Colombia , Biomédica: Vol. 29 Núm. 3 (2009)
- José Joaquín Carvajal, Ligia Inés Moncada, Mauricio Humberto Rodríguez, Ligia del Pilar Pérez, Víctor Alberto Olano, Caracterización preliminar de los sitios de cría de Aedes (Stegomyia) albopictus (Skuse, 1894) (Diptera: Culicidae) en el municipio de Leticia, Amazonas, Colombia , Biomédica: Vol. 29 Núm. 3 (2009)
- Andrés Páez, Gloria Rey, Carlos Agudelo, Alvaro Dulce, Edgar Parra, Hernando Díaz-Granados, Damaris Heredia, Luis Polo, Brote de rabia urbana transmitida por perros en el distrito de Santa Marta, Colombia, 2006-2008 , Biomédica: Vol. 29 Núm. 3 (2009)
- Patricia Escobar, Katherine Paola Luna, Indira Paola Hernández, César Mauricio Rueda, María Magdalena Zorro, Simon L. Croft, Susceptibilidad in vitro a hexadecilfosfocolina (miltefosina), nifurtimox y benznidazole de cepas de Trypanosoma cruzi aisladas en Santander, Colombia , Biomédica: Vol. 29 Núm. 3 (2009)
- Gustavo Pradilla, Julio César Mantilla, Reynaldo Badillo, Encefalitis rábica humana por mordedura de murciélago en un área urbana de Colombia , Biomédica: Vol. 29 Núm. 2 (2009)
- Mauricio Beltrán, María Cristina Navas, María Patricia Arbeláez, Jorge Donado, Sergio Jaramillo, Fernando De la Hoz, Cecilia Estrada, Lucía del Pilar Cortés, Amalia de Maldonado, Gloria Rey, Seroprevalencia de infección por virus de la hepatitis B y por virus de la inmunodeficiencia humana en una población de pacientes con múltiples transfusiones en cuatro hospitales, Colombia, Sur América , Biomédica: Vol. 29 Núm. 2 (2009)
- Rosa Magdalena Uscátegui, Adriana M. Correa, Jaime Carmona-Fonseca, Cambios en las concentraciones de retinol, hemoglobina y ferritina en niños palúdicos colombianos , Biomédica: Vol. 29 Núm. 2 (2009)
- Claudia M.E. Romero-Vivas, Luis Eduardo Castro, Lila Visbal, Ana María Santos, Esther Díaz, Miasis cutánea por Cochliomyia hominivorax (Coquerel) (Díptera: Calliphoridae) en el Hospital Universidad del Norte, Soledad, Atlántico , Biomédica: Vol. 29 Núm. 1 (2009)
Derechos de autor 2023 Biomédica

Esta obra está bajo una licencia internacional Creative Commons Atribución 4.0.
| Estadísticas de artículo | |
|---|---|
| Vistas de resúmenes | |
| Vistas de PDF | |
| Descargas de PDF | |
| Vistas de HTML | |
| Otras vistas | |

























