Nocardiosis pulmonar y del sistema nervioso central: el alcoholismo como factor de inmunocompromiso
Resumen
La nocardiosis es una enfermedad de distribución mundial; de forma habitual se encuentra en zonas tropicales y afecta principalmente a pacientes inmunocomprometidos, sin embargo, también existen casos reportados de infección en personas inmunocompetentes. Esta infección es causada por actinomicetos del género Nocardia spp. que son bacterias Gram positivas, saprófitos ambientales. Aunque la exposición a Nocardia spp. es casi universal, solo una pequeña fracción de las personas expuestas desarrollan la enfermedad.
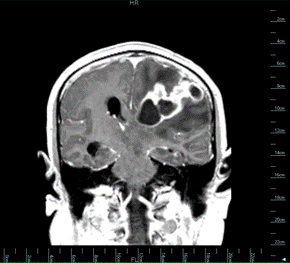
Se presenta el caso de un hombre de 47 años, sin dato de inmunosupresión, procedente de un área rural de Boyacá, que consultó por un cuadro clínico de cefalea intensa e intermitente, con parestesias y, finalmente, alteración del estado de conciencia. Se practicó una resonancia magnética cerebral, en la que se evidenció una lesión que ocupaba espacio de localización córtico-subcortical en la región fronto-témporo-parietal izquierda, con efecto compresivo y desplazamiento de las cavidades del sistema ventricular. Se sospechó, inicialmente, una lesión neoplásica o un absceso cerebral.
El paciente fue sometido a una resección quirúrgica, y el cultivo de la lesión documentó Nocardia africana/nova; en estudios posteriores, se evidenció un posible foco pulmonar primario. Como único factor de riesgo en el paciente, se documentó alcoholismo. Completó seis semanas de tratamiento antibiótico intrahospitalario con evolución clínica y radiológica, y egresó con plan de un año de terapia antibiótica ambulatoria. Aunque la enfermedad por Nocardia spp. afecta principalmente a pacientes inmunocomprometidos, la “evidencia” clínica demuestra que este microorganismo también puede ser una amenaza para individuos sin los factores de riesgo tradicionales para inmunosupresión.
Descargas
Referencias bibliográficas
Conville PS, Brown-Elliott BA, Smith T, Zelazny AM. The complexities of nocardia taxonomy and identification. J Clin Microbiol. 2018;56:1-10. https://doi.org/10.1128/JCM.01419-17
Martínez-Barricarte R. Isolated nocardiosis, an unrecognized primary immunodeficiency? Front Immunol. 2020;11:1-17. https://doi.org/10.3389/fimmu.2020.590239
Ercibengoa M, Càmara J, Tubau F, García-Somoza D, Galar A, Martín-Rabadán P, et al. A multicentre analysis of Nocardia pneumonia in Spain: 2010-2016. Int J Infect Dis. 2020;90:161-6. https://doi.org/10.1016/j.ijid.2019.10.032
Mehta HH, Shamoo Y. Pathogenic nocardia: A diverse genus of emerging pathogens or just poorly recognized? PLoS Pathog. 2020;16:1-7. https://doi.org/10.1371/journal.ppat.1008280
Lederman ER, Crum NF. A case series and focused review of nocardiosis: Clinical and microbiologic aspects. Medicine. 2004;83:300-13. https://doi.org/10.1097/01.md.0000141100.30871.39
Ambrosioni J, Lew D, Garbino J. Nocardiosis: Updated clinical review and experience at a tertiary center. Infection. 2010;38:89-97. https://doi.org/10.1007/s15010-009-9193-9
Hamdi AM, Fida M, Deml SM, Abu Saleh OM, Wengenack NL. Retrospective analysis of antimicrobial susceptibility profiles of nocardia species from a tertiary hospital and reference laboratory, 2011 to 2017. Antimicrob Agents Chemother. 2020;64:1-7. https://doi.org/10.1128/AAC.01868-19
Huang L, Sun L, Yan Y. Characteristics of nocardiosis patients with different immune status from a Chinese tertiary general hospital during 8-year period: A STROBE-compliment observational study. Medicine. 2019;98:e17913. https://doi.org/10.1097/MD.0000000000017913
Hauser N, Luethy PM, Rapaka RR. An immunocompromised woman with a brain lesion. Am J Med. 2020;133:e516-7. https://doi.org/10.1016/j.amjmed.2020.02.021
Trujillo DE, Ortiz S, Pérez O, Cortés CA, Carrillo JA. Abscesos cerebrales por Nocardia spp. en una paciente inmunocompetente. Biomédica. 2020;40:27-33. https://doi.org/10.7705/biomedica.4925
Martínez-Tomás R, Menéndez-Villanueva R, Reyes-Calzada S, Santos-Durantez M, Vallés-Tarazona JM, Modesto -Alapont M, et al. Pulmonary nocardiosis: Risk factors and outcomes. Respirology. 2007;12:394-400. https://doi.org/10.1111/j.1440-1843.2007.01078.x
Szabo G, Saha B. Alcohol’s effect on host defense. Alcohol Res. 2015;37:159-70.
Kaphalla L, Calhoun W. Alcoholic lung injury: metabolic, biochemical, and immunological aspects. Toxicol Lett. 2013;222:171-9. https://doi.org/10.1016/j.toxlet.2013.07.016
Liang Y, Yeligar SM, Brown LAS. Chronic-alcohol-abuse-induced oxidative stress in the development of acute respiratory distress syndrome. Sci World J. 2012;2012:740308. https://doi.org/10.1100/2012/740308
Ministerio de Justicia y del Derecho - Observatorio Nacional de Drogas de Colombia. Estudio Nacional de Consumo de Sustancias Psicoactivas. Colombia, 2019. Fecha de consulta: 2 de abril de 2022. Disponible en: https://www.odc.gov.co/Portals/1/publicaciones/pdf/estudio Nacional de consumo 2019.pdf
Bautista H, Lizarazo J. Nocardiosis diseminada en una paciente VIH negativa. A propósito de un caso de difícil tratamiento. Acta Neurológica Colombiana. 2015;31:267-75. https://doi.org/10.22379/2422402240
Duque AIA, Salas PAO, Oviedo JMP, Mora A, Ruales F. Meningoencefalitis por Nocardia spp.: reporte de un caso y revisión de la literatura. Infectio. 2014;18:109-15. https://doi.org/10.1016/j.infect.2014.02.005
Cercenado E, Marín M, Sánchez M, Cuevas O, Martínez J, Bouza E. In vitro activities of tigecycline and eight other antimicrobials against different Nocardia species identified by molecular methods. Antimicrob Agents Chemother. 2007;51:1102-4. https://doi.org/10.1128/AAC.01102-06
Zhu JW, Zhou H, Jia WQ, You J, Xu RX. A clinical case report of brain abscess caused by Nocardia brasiliensis in a non-immunocompromised patient and a relevant literature review. BMC Infect Dis. 2020;20:1-8. https://doi.org/10.1186/s12879-020-05052-0
Algunos artículos similares:
- Danilo E. Trujillo, Stephanie Ortiz , Oscar Pérez, Camilo A. Cortés, Jorge A. Carrillo, Abscesos cerebrales por Nocardia spp. en una paciente inmunocompetente , Biomédica: Vol. 40 Núm. 1 (2020)
- Sonia Isabel Cuervo, Diego Andrés Bonilla, Martha Isabel Murcia, Johana Hernández, Julio César Gómez, Mastitis tuberculosa , Biomédica: Vol. 33 Núm. 1 (2013)
- Aracelly Castro, Olga Helena Hernández, Carlos Santiago Uribe, Alejandro Guerra, Piedad Urueña, Encefalitis del tallo cerebral y mielitis por Listeria monocytogenes , Biomédica: Vol. 33 Núm. 3 (2013)
- Tania Yadira Martínez-Rodríguez, Mauricio Rey-Buitrago, Expresión de alfa sinucleína en sangre y su relación con el estreñimiento crónico en población residente en Bogotá, D.C., con problemas de consumo de alcohol , Biomédica: Vol. 40 Núm. 2 (2020)
- Fabio Samir Vargas-Cely, Andrés F. Zea-Vera, Danilo Eduardo Trujillo-González, Abscesos cerebrales por Nocardia spp. en una paciente inmunocompetente , Biomédica: Vol. 40 Núm. 2 (2020)
- Raúl Reyes-Toledo , Laura Culma-Roa , María José López , Jairo Enrique Pérez , David Suárez-Silva , Brote de toxoplasmosis con compromiso pulmonar en población militar inmunocompetente , Biomédica: Vol. 46 Núm. 1 (2026): Publicación anticipada
- José Camilo Álvarez-Rodríguez, Carlos A. Solórzano-Ramos , Viviana López-Ramírez, Luisa Torres-Rubio, Ana Ovalle-Gómez, Jersson Camilo Sánchez-Gámez, Cindy L. Beltrán-Endo, María J. López-Mora, Julio C. Gómez-Rincón, Cristian L. Cubides-Cruz, Rose M. Jaramillo-Calle, Vanessa Correa-Forero , Nidia Gabriela Cristina García, Sonia Isabel Cuervo-Maldonado, Nocardiosis: serie de casos y revisión bibliográfica , Biomédica: Vol. 45 Núm. 2 (2025)
Derechos de autor 2023 Biomédica

Esta obra está bajo una licencia internacional Creative Commons Atribución 4.0.
| Estadísticas de artículo | |
|---|---|
| Vistas de resúmenes | |
| Vistas de PDF | |
| Descargas de PDF | |
| Vistas de HTML | |
| Otras vistas | |

























