Costo-efectividad de la oxigenación con membrana extracorpórea en pacientes con síndrome de dificultad respiratoria aguda en Colombia
Resumen
Introducción. La terapia con oxigenación con membrana extracorpórea es costosa y, aunque existe existen indicios en la literatura de que puede ser una intervención costoefectiva en los países desarrollados, hay dudas sobre su costo-efectividad en un país con un producto interno bruto per cápita bajo, como Colombia.
Objetivo. Determinar el incremento de la relación costo-efectividad de la terapia con oxigenación con membrana extracorpórea en pacientes con síndrome de dificultad
respiratoria aguda en Colombia.
Materiales y métodos. Se eligieron pacientes adultos con diagnóstico de síndrome de dificultad respiratoria aguda para el análisis de costo-efectividad desde la perspectiva del sistema de salud. Se compararon aquellos pacientes con asistencia respiratoria mecánica con volúmenes bajos con aquellos tratados con oxigenación con membrana extracorpórea. Se determinaron los costos médicos directos de la atención y el incremento de la relación costo-efectividad a los 6 meses.
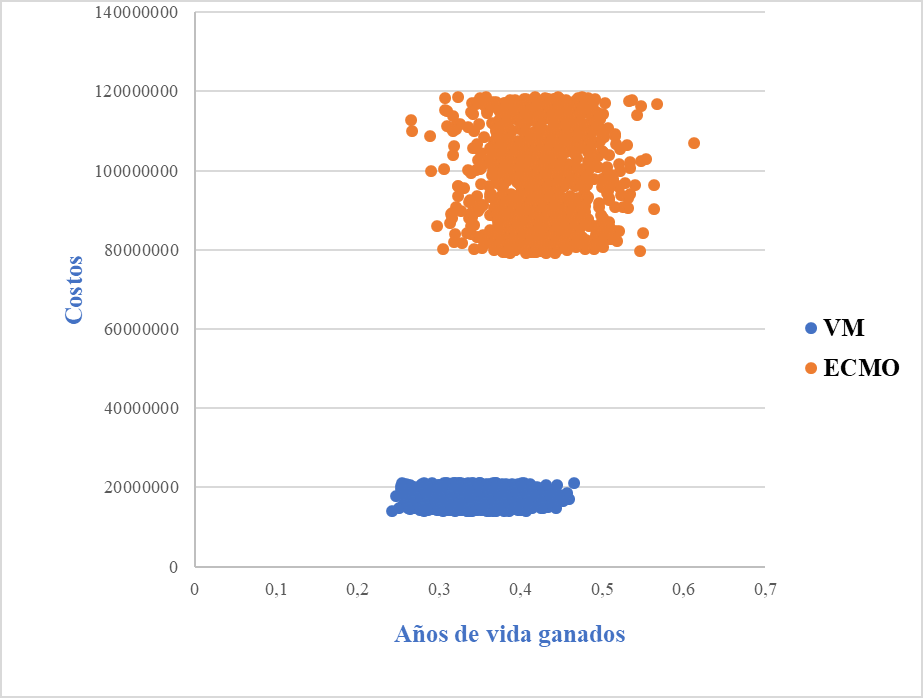
Resultados. El costo esperado por paciente en asistencia respiratoria mecánica protectora fue de COP$ 17’609.909. El costo del soporte mediante terapia de oxigenación con membrana extracorpórea fue de COP$ 98’784.116. La relación de costo-efectividad promedio fue de COP$ 141’662.435 por cada vida salvada (USD$ 41.276).
Conclusiones. El soporte con terapia de oxigenación con membrana extracorpórea tuvo un costo promedio de COP$ 141’662.435 por cada vida salvada, equivalente a USD$ 41.276 dólares y el incremento de la relación costo-efectividad fue de COP$ 608’783.750 (USD$ 177.384), casi diez veces superior a la regla de decisión de 3 PBI per cápita (COP$ 59’710.479).
Descargas
Referencias bibliográficas
Rubenfeld GD, Caldwell E, Peabody E, Weaver J, Martin DP, Neff M, et al. Incidence and outcomes of acute lung injury. N Engl J Med. 2005;353:1685-93. https://doi.org/10.1056/NEJMoa050333
Asbaugh D, Bigelow B, Petty T, Levine B. Acute respiratory distress in adults. Lancet. 1967;290:319-23. https://doi.org/10.1016/s0140-6736(67)90168-7
Bellani G, Laffey JG, Pham T, Fan E, Brochard L, Esteban A, et al. Epidemiology, patterns of care, and mortality for patients with acute respiratory distress syndrome in intensive care units in 50 countries. JAMA. 2016;315:788-800. https://doi.org/10.1001/jama.2016.0291
Varón-Vega FA, Uribe Hernández AM, Palacios Rojas JO. Epidemiología, diferencias clínicas y desenlaces de pacientes con SDRA en unidades de cuidado intensivo de Colombia. Acta Colombiana de Cuidado Intensivo. 2019;19:74-80. https://doi.org/10.1016/j.acci.2019.01.005
Moss M, Huang DT, Brower RG, Ferguson ND, Ginde AA, Gong MN, et al. Early neuromuscular blockade in the acute respiratory distress syndrome. N Engl J Med. 2019;380:1997-2008. https://doi.org/10.1056/NEJMoa1901686
Lee JM, Bae W, Lee YJ, Cho YJ. The efficacy and safety of prone positional ventilation in acute respiratory distress syndrome: Updated study-level meta-analysis of 11 randomized controlled trials. Crit Care Med. 2014;42:1252-62. https://doi.org/10.1097/CCM.0000000000000122
Combes A, Hajage D, Capellier G, Demoule A, Lavoué S, Guervilly C, et al. Extracorporeal membrane oxygenation for severe acute respiratory distress syndrome. N Engl J Med. 2018;378:1965-75. https://doi.org/10.1177/1054773816677808
Barrett KA, Hawkins N, Fan E. Economic evaluation of venovenous extracorporeal membrane oxygenation for severe acute respiratory distress syndrome. Crit Care Med. 2019;47:186-93. https://doi.org/10.1097/CCM.0000000000003465
Combes A, Peek GJ, Hajage D, Hardy P, Abrams D, Schmidt M, et al. ECMO for severe ARDS: Systematic review and individual patient data meta-analysis. Intensive Care Med. 2020;46:2048-57. https://doi.org/10.1007/s00134-020-06248-3
Fan E, Brodie D, Slutsky AS. Acute respiratory distress syndrome advances in diagnosis and treatment. JAMA. 2018;319:698-710. https://doi.org/10.1001/jama.2017.21907
Salazar LA, Uribe JD, Poveda Henao CM, Santacruz CM, Giraldo Bejarano E, Bautista DF, et al. Consenso ECMO colombiano para paciente con falla respiratoria grave asociada a COVID-19. Acta Colombiana de Cuidado Intensivo. 2021;21:272-82. https://doi.org/10.1016/j.acci.2020.09.001
Peek GJ, Mugford M, Tiruvoipati R, Wilson A, Allen E, Thalanany MM, et al. Efficacy and economic assessment of conventional ventilatory support versus extracorporeal membrane oxygenation for severe adult respiratory failure (CESAR): A multicentre randomised controlled trial. Lancet. 2009;374:1351-63. https://doi.org/10.1016/S0140-6736(09)61069-2
Hamel MB, Phillips RS, Davis RB, Teno J, Connors AF, Desbiens N, et al. Outcomes and cost-effectiveness of ventilator support and aggressive care for patients with acute respiratory failure due to pneumonia or acute respiratory distress syndrome. Am J Med. 2000;109:614-20. https://doi.org/10.1016/s0002-9343(00)00591-x
Bice T, Carson SS. Acute respiratory distress syndrome: Cost (early and long-term). Semin Respir Crit Care Med. 2019;40:137-44. https://doi.org/10.1055/s-0039-1685463
Moreno M, Mejía A, Castro H. Manual para la elaboración de evaluaciones económicas en salud. Bogotá, D.C.: Instituto de Evaluación Tecnológica en Salud; 2014. p. 10-32.
Drummond MF, Sculpher MJ, Claxton K, Stoddart GL, Torrance GW. O’Brien BJ. Methods for the economic evaluation of health care programmes. Fourth edition. Oxford: Oxford University Press; 2015. p. 1-445.
Zampieri FG, Mendes PV, Ranzani OT, Taniguchi LU, Pontes Azevedo LC, Vieira Costa EL, et al. Extracorporeal membrane oxygenation for severe respiratory failure in adult patients: A systematic review and meta-analysis of current evidence. J Crit Care. 2013;28:998-1005. https://doi.org/10.1016/j.jcrc.2013.07.04
Herridge M, Tansay C, Matté A, Tomlinson G, Díaz-Granados N, Cooper A, et al. Functional disability 5 years after acute respiratory distress syndrome. N Engl J Med. 2011;364:1293-304. https://doi.org/10.1056/NEJMoa1011802
Skinner EH, Denehy L, Warrillow S, Hawthorne G. Comparison of the measurement properties of the AQoL and SF-6D in critical illness. Crit care Resusc. 2013;15:205-12.
Ramanathan K, Shekar K, Ling RR, Barbaro RP, Wong SN, Tan CS, et al. Extracorporeal membrane oxygenation for COVID-19: A systematic review and meta-analysis. Crit Care. 2021;25:1-11. https://doi.org/10.1186/s13054-021-03634-1
Algunos artículos similares:
- Elizabeth Borrero, Gabriel Carrasquilla, Neal Alexander, Descentralización y reforma: ¿cuál es su impacto sobre la incidencia de malaria en los municipios colombianos? , Biomédica: Vol. 32 (2012): Suplemento 1, Malaria
- Raúl Murillo, Ricardo Cendales, Carolina Wiesner, Marion Piñeros, Sandra Tovar, Efectividad de la citología cérvico-uterina para la detección temprana de cáncer de cuello uterino en el marco del sistema de salud de Colombia , Biomédica: Vol. 29 Núm. 3 (2009)
- Sandra Lorena Girón, Julio César Mateus, Fabián Méndez, Impacto de un botadero a cielo abierto en el desarrollo de síntomas respiratorios y en costos familiares de atención en salud de niños entre 1 y 5 años en Cali, Colombia , Biomédica: Vol. 29 Núm. 3 (2009)
- José Joaquín Carvajal, Ligia Inés Moncada, Mauricio Humberto Rodríguez, Ligia del Pilar Pérez, Víctor Alberto Olano, Caracterización preliminar de los sitios de cría de Aedes (Stegomyia) albopictus (Skuse, 1894) (Diptera: Culicidae) en el municipio de Leticia, Amazonas, Colombia , Biomédica: Vol. 29 Núm. 3 (2009)
- Andrés Páez, Gloria Rey, Carlos Agudelo, Alvaro Dulce, Edgar Parra, Hernando Díaz-Granados, Damaris Heredia, Luis Polo, Brote de rabia urbana transmitida por perros en el distrito de Santa Marta, Colombia, 2006-2008 , Biomédica: Vol. 29 Núm. 3 (2009)
- Patricia Escobar, Katherine Paola Luna, Indira Paola Hernández, César Mauricio Rueda, María Magdalena Zorro, Simon L. Croft, Susceptibilidad in vitro a hexadecilfosfocolina (miltefosina), nifurtimox y benznidazole de cepas de Trypanosoma cruzi aisladas en Santander, Colombia , Biomédica: Vol. 29 Núm. 3 (2009)
- Gustavo Pradilla, Julio César Mantilla, Reynaldo Badillo, Encefalitis rábica humana por mordedura de murciélago en un área urbana de Colombia , Biomédica: Vol. 29 Núm. 2 (2009)
- Mauricio Beltrán, María Cristina Navas, María Patricia Arbeláez, Jorge Donado, Sergio Jaramillo, Fernando De la Hoz, Cecilia Estrada, Lucía del Pilar Cortés, Amalia de Maldonado, Gloria Rey, Seroprevalencia de infección por virus de la hepatitis B y por virus de la inmunodeficiencia humana en una población de pacientes con múltiples transfusiones en cuatro hospitales, Colombia, Sur América , Biomédica: Vol. 29 Núm. 2 (2009)
- Rosa Magdalena Uscátegui, Adriana M. Correa, Jaime Carmona-Fonseca, Cambios en las concentraciones de retinol, hemoglobina y ferritina en niños palúdicos colombianos , Biomédica: Vol. 29 Núm. 2 (2009)
- Claudia M.E. Romero-Vivas, Luis Eduardo Castro, Lila Visbal, Ana María Santos, Esther Díaz, Miasis cutánea por Cochliomyia hominivorax (Coquerel) (Díptera: Calliphoridae) en el Hospital Universidad del Norte, Soledad, Atlántico , Biomédica: Vol. 29 Núm. 1 (2009)
Derechos de autor 2022 Biomédica

Esta obra está bajo una licencia internacional Creative Commons Atribución 4.0.
| Estadísticas de artículo | |
|---|---|
| Vistas de resúmenes | |
| Vistas de PDF | |
| Descargas de PDF | |
| Vistas de HTML | |
| Otras vistas | |

























