Epidemiología de las principales enfermedades transmitidas por vectores en Colombia, 1990-2016
Resumen
Introducción. Las enfermedades transmitidas por vectores representan más de 17 % de todas las enfermedades infecciosas y causan anualmente un millón de defunciones a nivel mundial. En Colombia, la malaria, el dengue, la enfermedad de Chagas y las leishmaniasis son condiciones endemoepidémicas persistentes.
Objetivo. Determinar el comportamiento epidemiológico de las enfermedades transmitidas por vectores en zonas urbanas y rurales de Colombia entre 1990 y 2016.
Materiales y métodos. Se hizo un estudio descriptivo del comportamiento epidemiológico de las principales enfermedades transmitidas por vectores en zonas urbanas y rurales de Colombia entre 1990 y 2016, con la información proveniente de fuentes oficiales secundarias.
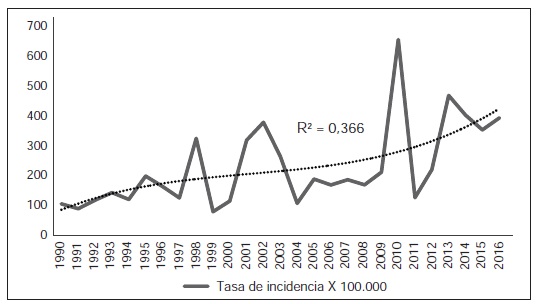
Resultados. En el periodo estudiado se registraron 5’360.134 casos de enfermedades transmitidas por vectores, de los cuales 54,7 % fueron de malaria y 24,9 % de dengue. Estos casos concentraron el 80 % de la carga acumulada de casos de enfermedades transmitidas por vectores. Las medianas de las tasas de incidencia fueron 1.371 y 188 por 100.00 habitantes para malaria y dengue, respectivamente. Además, los casos de chikungunya fueron 774.831 desde su introducción en el 2014 y, los de Zika, 117.674 desde su aparición en 2015. En las zonas rurales predominaron las enfermedades parasitarias transmitidas por vectores como la malaria, las leishmaniasis y la enfermedad de Chagas. A nivel urbano, predominaron el dengue, el chikungunya y el Zika.
Conclusiones. La transmisión en Colombia de estas enfermedades es persistente en las zonas urbanas y en las rurales, y de tipo endemoepidémico en los casos de malaria, dengue, leishmaniasis y enfermedad de Chagas. Dicha transmisión se ha dado de manera focalizada y con patrones variables de intensidad. Asimismo, se mantienen las condiciones que han favorecido la transmisión emergente de nuevas arbovirosis.
Descargas
Referencias bibliográficas
Gil de Miguel A, Álvarez-Martín E, Valcacer-Rivera Y, Esteban-Hernández J. Enfermedades transmitidas por artrópodos: paludismo, fiebre amarilla, dengue. En: Gil P, editor. Medicina Preventiva y Salud Pública. Barcelona: Elsevier Masson; 2008. p. 758-9.
Verwoerd DW. Definition of a vector and a vector-borne disease. Rev Sci Tech. 2015;34:37-9.
Maclachlan NJ, Mayo CE, Daniels PW, Gibbs EP. Bluetongue. Rev Sci Tech. 2015;34:329-40.
Zientara S, Verwoerd DW, Pastoret PP. New developments in major vector-borne diseases. Rev SciTech. 2015;34:17-27.
Kock RA. Vertebrate reservoirs and secondary epidemio-logical cycles of vector-borne diseases. Rev Sci Tech. 2015;34:151-63.
Santos M. La naturaleza del espacio. Técnica y tiempo. Razón y emoción. Barcelona: Ed. Ariel Geografía, S.A.; 2000. p. 352.
Rodhain F. Les insects comme vecteurs: systématique et biologie. Rev Sci Tech. 2015;34:67-82.
Ministerio de Salud y Protección Social, Instituto Nacional de Salud, Organización Panamericana de la Salud. Gestión para la vigilancia entomológica y control de la transmisión de malaria. Junio de 2011. Fecha de consulta: 14 de febrero de 2017. Disponible en: http://www.ins.gov.co/temas-de-interes/Documentacin%20Malaria/03%20Vigilancia%20entomo%20malaria%20.pdf
Ministerio de Salud y Protección Social, Instituto Nacional de Salud, Organización Panamericana de la Salud. Gestión para la vigilancia entomológica y control de la transmisión de dengue. Junio de 2011. Fecha de consulta: 15 de diciembre de 2016. Disponible en: http://www.ins.gov.co/temas-de-interes/Dengue/03%20Vigilancia%20entomo%20dengue.pdf
Ministerio de Salud y Protección Social, Instituto Nacional de Salud, Organización Panamericana de la Salud. Gestión para la vigilancia entomológica y control de la transmisión de leishmaniasis. Junio de 2011. Fecha de consulta: 14 de febrero de 2017. Disponible en: http://www.ins.gov.co/temas-de-interes/Leishmaniasis%20viceral/03%20Vigilancia%20Entomo%20Leishmaniasis.pdf
Organización Panamericana de la Salud/Organización Mundial de la Salud. Instrumento para el diagnóstico y la atención de pacientes con sospecha de Arbovirosis. Washington, D.C.: OPS; 2016. p. 100.
Organización Mundial de la Salud. Enfermedades trans-mitidas por vectores. Nota descriptiva N° 387, febrero de 2016. Geneva: WHO; 2016. Fecha de consulta: 15 enero de 2016. Disponible en: http://www.who.int/mediacentre/factsheets/fs387/es/
Keiser J, Singer BH, Utzinger J. Reducing the burden of malaria in different eco-epidemiological settings with environmental management: A systematic review. Lancet Infect Dis. 2005;5:695-708. https://doi.org/10.1016/S1473-3099(05)70268-1
Organización Mundial de la Salud. Informe mundial sobre el paludismo, 2015. Fecha de consulta: 15 de diciembre de 2016. Disponible en: www.who.int/malaria/publications/world-malaria-report-2015/report/es/
Organización Mundial de la Salud. Objetivos de desarrollo del milenio. Nota Nº 290, mayo de 2015. Fecha de consulta: 12 de diciembre de 2016. Disponible en: http://www.who.int/mediacentre/factsheets/fs290/es/
Organización Mundial de la Salud. Dengue: prevención y control. Informe de la Secretaría. Consejo Ejecutivo 136ª reunión. EB 136/24, 21 noviembre de 2014. Ginebra: OMS; 2014.
Organización Panamericana de la Salud/Organización Mundial de la Salud. Dengue: datos estadísticos y epide-miología. Descripción de la situación epidemiológica en las Américas. Fecha de consulta: 1° de febrero de 2017. Disponible en: http://www.paho.org/hq/index.php?option=com_content&view=article&id=4494&Itemid=2481&lang=es
Instituto Nacional de Salud. Boletín epidemiológico, semana 52 de 2016: Dengue. Fecha de consulta: 1° de febrero de 2017. Disponible en: http://www.ins.gov.co/boletin-epidemiologico/Boletn%20Epidemiolgico/2016%20Bolet%C3%ADn%20epidemiol%C3%B3gico%20semana%2052%20-.pdf
Lumsden WH. An epidemic of virus disease in Southern Province, Tanganyika Territory, in 1953-54: General des-cription and epidemiology. Trans R Soc Trop Med Hyg. 1955;49:33-57.
Shah KV, Gibbs CJ Jr, Banerjee G. Virological investigation of the epidemic of haemorrhagic fever in Calcuta: Isolation of three strains of chikungunya virus. Indian J Med Res. 1964;52:676-83.
Thaikruea L, Charearnsook O, Reanphumkarnkit S, Dissomboon P, Phonjan R, Ratchbud S, et al. Chikun-gunya in Thailand: A re-emerging disease? Southeast Asian J Trop Med Public Health. 1997;28:359-64.
Borgherini G, Poubeau P, Staikowsky F, Lory M, Le Moullec N, Becquart JP, et al. Outbreak of chikungunya on Reunion Island: Early clinical and laboratory features in 157 adult patients. Clin Infect Dis. 2007;44:1401-7. https://doi.org/10.1086/517537
Cassadou S, Boucau S, Petit-Sinturel M, Huc P, Leparc-Goffart I, Ledrans M. Emergence of chikungunya fever on the French side of Saint Martin island, October to December 2013. Euro Surveill. 2014;19:pii=20752. https://doi.org/10.2807/1560-7917.ES2014.19.13.20752
Organización Panamericana de la Salud/Organización Mundial de la Salud. Chikungunya: datos, mapas y estadísticas OPS/OMS. Número de casos reportados de Chikungunya en las Américas, semana 52 de 2016. Fecha de consulta: 1° de febrero de 2017. Disponible en: http://www.paho.org/hq/index.php?option=com_topics&view=rdmore&cid=8380&Itemid=40931&lang=es
Campo A, Martínez M, Benavidez M, Cuéllar N. Brote de Chikungunya en el municipio de San Juan Nepomuceno, Bolívar, Colombia 2014. Inf Quinc Epidemiol Nac. 2015;1: 2-20.
Organización Panamericana de la Salud/Organización Mundial de la Salud. Virus del Zika – Incidencia y tendencia. Washington, D.C.: OPS/OMS; 2016.
Instituto Nacional de Salud. Boletín Epidemiológico, semana 52 de 2016: Zika. Fecha de consulta: 10 de enero de 2016. Disponible en: http://www.ins.gov.co/boletin-epidemiologico/Boletn%20Epidemiolgico/2016%20Bolet%C3%ADn%20epidemiol%C3%B3gico%20semana%2052.pdf
Organización Panamericana de la Salud/Organización Mundial de la Salud. Leishmaniasis: informe epidemio-lógico de las Américas en 2016. Fecha de consulta: 6 de enero de 2016. Disponible en: http://www.paho.org/hq/index.php?option=com_topics&view=readall&cid=6722&Itemid=40754&lang=es
Instituto Nacional de Salud. Informe del evento leishma-niasis, séptimo periodo epidemiológico, Colombia, 2016. Fecha de consulta: 10 de enero de 2017. Disponible en: http://www.ins.gov.co/lineas-de-accion/Subdireccion-Vigilancia/Informe%20de%20Evento%20Epidemiolgico/LEISHMANIASIS%20Periodo%20VI%202016.pdf
Organización Panamericana de la Salud/Organización Mundial de la Salud. Enfermedad de Chagas. Washington, D.C.: OPS/OMS; 2017.
World Health Organization. Chagas disease in Latin America: An epidemiological update based on 2010 estimates. Weekly Epidemiological Record. 2015;90:33-44. Fecha de consulta: 6 de enero de 2017. Disponible en: http://www.who.int/wer/2015/wer9006.pdf
Padilla JC, Chaparro PE, Molina K, Arévalo-Herrera M, Herrera S. Is there malaria transmission in urban settings in Colombia? Malar J. 2015;14:453. https://doi.org/10.1186/s12936-015-0956-0
Ministerio de Salud. Resolución 008430 de 1993. Por la cual se establecen las normas científicas, técnicas y administrativas para la investigación en salud. Fecha de consulta: 30 enero de 2017. Disponible en: http://www.urosario.edu.co/EMCS/Documentos/investigacion/resolucion_008430_1993/
Fernández-Salas I, Díaz-Gonzáles EE, López-Gatell H, Alpuche-Aranda C. Chikungunya and zika virus dissemi-nation in the Americas: Different arboviruses reflecting the same spreading routes and poor vector-control policies. Curr Opin Infect Dis. 2016;29:467-75. https://doi.org/10.1097/OCO.0000000000000304
Organización Panamericana de la Salud/Organización Mundial de la Salud. Extensión geográfica del chikungunya en las Américas 2013-2017. Fecha de consulta: 1° de febrero de 2017. Disponible en: http://www.paho.org/hq/index.php?option=com_topics&view=readall&cid=5932&Itemid=40931&lang=es.
Organización Panamericana de la Salud/Organización Mundial de la Salud. Zika – Actualización epidemiológica regional de la OPS (Américas), 26 julio de 2017. Fecha de consulta: 15 de enero de 2017. Disponible en: http://www.paho.org/hq/index.php?option=com_content&view=article&id=11599:regional-zika-epidemiological-update-americas&Itemid=41691&lang=es
Organización Panamericana de la Salud/Organización Mundial de la Salud. Informe de situación del paludismo en las Américas 2015. Fecha de consulta: 12 de enero de 2017. Disponible en: http://www.paho.org/hq/index.php?option=com_topics&view=readall&cid=8110&Itemid=40757&lang=es.
Organización Panamericana de la Salud/Organización Mundial de la Salud. Situación de la malaria en la región de las Américas, 2000-2013. Fecha de consulta: 12 enero de 2017. Disponible en: http://www.paho.org/hq/index.php?option=com_topics&view=readall&cid=8110&Itemid=40757&lang=es.
Proyecto Malaria Colombia. Objetivo 2: implementar la protección mediante el uso generalizado de mosquiteros insecticidas de larga duración (MILD) en la población vulnerable objeto de la intervención. En: Logros, retos y lecciones aprendidas. Bogotá: Fondo Financiero de Proyectos de Desarrollo (FONADE), Instituto Nacional de Salud (INS), Fundación Universidad de Antioquia (FUA). Fecha de consulta: 12 de enero de 2017. Disponible en: http://www.ins.gov.co/temas-de-interes/Memorias%20Malaria/2.Libro%20Logros%20Retos%20y%20Lecciones%20Aprendidas%20PMC.pdf
Ministerio de Salud y Protección Social. Informe de logros ODM: malaria y dengue, 2014. Subdirección de Enfermedades Transmisibles, Bogotá: Ministerio de Salud y Protección Social; 2016. p. 26.
Ministerio de Salud y Protección Social. Informe de epidemias de malaria 2016. Subdirección de Enfermedades Transmisibles. Bogotá: Ministerio de Salud y Protección Social; 2016. p. 15.
World Health Organization. Malaria epidemics: Detection and control forecasting and prevention. Geneva: WHO; 1998. p.1-22.
Olson SH, Gangnon R, Eiguero E, Durieux L, Guegan JF, Foley JA. Links between climate and malaria in the Amazonas Basin. Emerg Infect Dis. 2009;15:659-62. https://doi.org/10.3201/eid1504.080822
Padilla JC, Rojas DP, Sáenz-Gómez R. El dengue en Colombia: de la reemergencia a la hiperendemia. Bogotá: Ed. Guías de Impresión Ltda.; 2012. p. 248.
Organización Panamericana de la Salud/Organización Mundial de la Salud. Estado del arte para la prevención y control del dengue en las Américas. Washington, D.C: OPS; 2014. Fecha de consulta: 12 de enero de 2017. Disponible en: http://www.paho.org/hq/index.php?option=com_docman &task=doc_view&gid=25891&Itemid=270
San Martín JL, Brathwaite O, Zambrano B, Solórzano JO, Bouckenooghe A, Dayan GH, et al. The epidemiology of dengue in the Americas over the last three decades: A worrisome reality. Am J Trop Med Hyg. 2010;82:128-35. https://doi.org/10.4269/ajtmh.2010.09-0346
Galea S, Vlahov D. Urbanización. En: Frumkin H, editor. Salud ambiental: de lo global a lo local. México: McGraw-Hill; 2010. p. 422-50.
Organización Panamericana de la Salud/Organización Mundial de la Salud. Dengue y dengue hemorrágico en las Américas: guías para su prevención y control. Washington, D.C.: OPS; 1995.
Instituto Nacional de Salud. Vigilancia del dengue por laboratorio: Colombia, 2006-2011. Bogotá: Instituto Nacional de Salud; 2011.
Patz JA, Martens WJ, Focks DA, Jetten TH. Dengue fever epidemic potential as projected by general circulation models of global climate change. Environ Health Perspect. 1998;106:147-53.
Peterson AE, Vegosen L, Leibler J, Davis MF, Feingold B, Silbergeld E. Las enfermedades infecciosas emergentes y el medio ambiente. En: Galvao LA, Finkelman J, Henao S, editores. Determinantes ambientales y sociales de la salud. México: McGraw-Hill; 2010. p. 259-78.
Organización Panamericana de la Salud/Organización Mundial de la Salud. Diez enfermedades transmitidas por vectores que ponen en riesgo a la población de las Américas. Fecha de consulta: 12 de enero de 2017. Disponible en: http://www.paho.org/hq/index.php?option=com_content&view=article&id=9438%3A2014-10-vector-borne-diseases-that-put-population-americas-at-risk&catid=1443%3Aweb-bulletins&Itemid=135&lang=es
Ministerio de Salud y Protección Social. Plan Nacional de Respuesta a la Introducción del Virus Chikungunya en Colombia, 2014. Subdirección de enfermedades transmisi-bles. Bogotá: Ministerio de Salud y Protección Social; 2014. Fecha de consulta: 12 de enero de 2017. Disponible en: https://www.minsalud.gov.co/sites/rid/Lists/BibliotecaDigital/RIDE/VS/PP/ET/PLAN%20NACIONAL%20DE%20RESPUESTA%20CHIKUNGUNYA%20COLOMBIA%202014.pdf
Ministerio de Salud y Protección Social. Plan de contención de la introducción del virus Zika. Subdirección de enfermedades transmisibles. Bogotá, D.C, 2014. Fecha de consulta: 12 de enero de 2017. Disponible en: https://www.minsalud.gov.co/salud/publica/PET/Paginas/virus-zika.aspx
Patz JA, Christenson M. El cambio climático y la salud. En: Galvao LA, Finkelman J, Henao S, editores. Determinantes ambientales y sociales de la salud. México: McGraw-Hill; 2010. p. 215-32.
Rosenlof KH, Terray L, Deser C, Clement A, Goosse H, Davis S. Los cambios en la variabilidad asociada con el cambio climático. En: Asrar GR, Hurrell JW, editores. La ciencia del clima para servir a la sociedad. Washington, D.C: Springer; 2013. p. 249-71.
Gubler DJ. Dengue, urbanization and globalization: The unholy trinity of the 21st century. Trop Med Health. 2011;39 (Supl.4):3-11. https://doi.org/10.2149/tmh.2011-SO5
Instituto Nacional de Salud. Informe de leishmaniasis 2005. Bogotá: Instituto Nacional de Salud; 2005. Fecha de consulta: 12 de enero de 2017. Disponible en: http://www.ins.gov.co/lineas-de-accion/Subdireccion-Vigilancia/Informe%20de%20Evento%20Epidemiolgico/Leishmaniasis%202006.pdf
Instituto Nacional de Salud. Informe de leishmaniasis, 2015. Bogotá, 2005. Fecha de consulta: 12 de enero de 2017. Disponible en: http://www.ins.gov.co/lineas-de-accion/Subdireccion-Vigilancia/Informe%20de%20Evento%20Epidemiolgico/Leishmaniasis%202005.pdf
Ministerio de Salud y Protección Social. Plan para aten-ción de desmovilizados en campamentos de zonas de concentración en el postconflicto. Bogotá: Ministerio de Salud y Protección Social; 2016.
Bradt DA, Drummond CM. Rapid epidemiological assess-ment of health status in displaced populations--an evolution toward standardized minimum, essential data sets. Prehosp Disaster Med. 2003;18:178-85.
Cruz-Chan JV, Valenzuela J, Dumonteil E. Leishmaniasis in the Americas. En: Franco-Paredes C, Santo-Preciado JI, editores. Enfermedades Tropicales Desatendidas – América Latina y el Caribe. Boston: Springer; 2016. p.113-28.
Ministerio de Salud y Protección Social. Plan de cer-tificación de la interrupción de la transmisión vectorial intradomiciliaria de T. cruzi por Rhodnius prolixus en áreas prioritarias en Colombia: Informe a comisión de verificación de la interrupción en municipios prioritarios. Subdirección de Enfermedades Transmisibles. Bogotá: Ministerio de Salud y Protección Social; 2013.
Organización Panamericana de la Salud/Organización Mundial de la Salud. Leishmaniasis: datos, mapas y estadísticas, 2016. Fecha de consulta: 12 de enero de 2017. Disponible en: http://www.paho.org/hq/index.php?option= com_topics&view=article&id=29&Itemid=40754
Organización Panamericana de la Salud/Organización Mundial de la Salud. Guía de evaluación de los procesos de control de triatomineos y del control de la transmisión de T. cruzi. Fecha de consulta: 14 de febrero de 2017. Disponible en: http://amro.who.int/Spanish/ad/dpc/cd/guia-anexo3-xi-incosur.pdf
Parra G, Restrepo-Isaza M, Restrepo B, Domínguez J. Estudio de tripanosomiasis americana en dos poblados indígenas de la Sierra Nevada de Santa Marta. Colombia. Revista CES Medicina. 2004;18:43-50.
Organización Panamericana de la Salud/Organización Mundial de la Salud. Enfermedad de Chagas en las comunidades indígenas de la Sierra Nevada de Santa Marta. Bogotá, D.C: OPS; 2011. p. 66.
Guhl F, Restrepo M, Angulo VM, Antunes CM, Campbell-Lendrum D, Davies CR. Lessons from a national survey of Chagas disease transmission risk in Colombia. Trends Parasitol. 2005;21:259-62. https://doi.org/10.1016/j.pt.2005.04.011
United Nations High Commissioner for Refugees. Situación de derechos individuales y colectivos del pueblo Hitnü – 2012, Resguardos La Vorágine y San José del Lipa. Arauca: ACNUR; 2013. p. 20.
Ministerio de Salud y Protección Social. Actualización del plan de certificación de la interrupción de la transmisión vectorial intradomiciliaria de T. cruzi por Rhodnius prolixus en áreas prioritarias en Colombia, 2014-2021. Bogotá: Ministerio de Salud y Protección Social; 2016.
Piñeros JG. Malaria y determinantes sociales de la salud: un nuevo marco heurístico desde la medicina social latinoamericana. Biomédica. 2010;30:178-87. https://doi.org/10.7705/biomedica.v30i2.181
Breilh J. La determinación social de la salud como herramienta de transformación hacia una nueva salud pública (salud colectiva). Rev Fac Nac Salud Pública. 2013;31(Supl.1):S13-27.
Mesa-Ridel G, Rodríguez I, Teja J. Las enfermedades emergentes y reemergentes: un problema de salud en las Américas. Rev Panam Salud Pública. 2004;15:285-87. https://doi.org/10.1590/S1020-49892004000400014
Ministerio de Salud y Protección Social. Estrategia de Gestión Integrada para la Promoción, Prevención y Control de las Enfermedades Transmitidas por Vectores-ETV, 2012-2021. Bogotá: Ministerio de Salud y Protección Social; 2013. p. 169.
World Health Organization. Handbook for Integrated Vector Management. Geneva: WHO; 2012. Fecha de consulta: 10 de enero de 2017. Disponible en: http://apps.who.int/iris/bitstream/10665/44768/1/9789241502801_eng.pdf
Ministerio de Salud y Protección Social. Plan Decenal de Salud Pública, 2012-2021. Fecha de consulta: 10 de enero de 2017. Disponible en: https://www.minsalud.gov.co/Documentos%20y%20Publicaciones/Plan%20Decenal%20%20Documento%20en%20consulta%20para%20aprobaci%C3%B3n.pdf
Algunos artículos similares:
- Elizabeth Borrero, Gabriel Carrasquilla, Neal Alexander, Descentralización y reforma: ¿cuál es su impacto sobre la incidencia de malaria en los municipios colombianos? , Biomédica: Vol. 32 (2012): Suplemento 1, Malaria
- Raúl Murillo, Ricardo Cendales, Carolina Wiesner, Marion Piñeros, Sandra Tovar, Efectividad de la citología cérvico-uterina para la detección temprana de cáncer de cuello uterino en el marco del sistema de salud de Colombia , Biomédica: Vol. 29 Núm. 3 (2009)
- Sandra Lorena Girón, Julio César Mateus, Fabián Méndez, Impacto de un botadero a cielo abierto en el desarrollo de síntomas respiratorios y en costos familiares de atención en salud de niños entre 1 y 5 años en Cali, Colombia , Biomédica: Vol. 29 Núm. 3 (2009)
- José Joaquín Carvajal, Ligia Inés Moncada, Mauricio Humberto Rodríguez, Ligia del Pilar Pérez, Víctor Alberto Olano, Caracterización preliminar de los sitios de cría de Aedes (Stegomyia) albopictus (Skuse, 1894) (Diptera: Culicidae) en el municipio de Leticia, Amazonas, Colombia , Biomédica: Vol. 29 Núm. 3 (2009)
- Andrés Páez, Gloria Rey, Carlos Agudelo, Alvaro Dulce, Edgar Parra, Hernando Díaz-Granados, Damaris Heredia, Luis Polo, Brote de rabia urbana transmitida por perros en el distrito de Santa Marta, Colombia, 2006-2008 , Biomédica: Vol. 29 Núm. 3 (2009)
- Patricia Escobar, Katherine Paola Luna, Indira Paola Hernández, César Mauricio Rueda, María Magdalena Zorro, Simon L. Croft, Susceptibilidad in vitro a hexadecilfosfocolina (miltefosina), nifurtimox y benznidazole de cepas de Trypanosoma cruzi aisladas en Santander, Colombia , Biomédica: Vol. 29 Núm. 3 (2009)
- Gustavo Pradilla, Julio César Mantilla, Reynaldo Badillo, Encefalitis rábica humana por mordedura de murciélago en un área urbana de Colombia , Biomédica: Vol. 29 Núm. 2 (2009)
- Mauricio Beltrán, María Cristina Navas, María Patricia Arbeláez, Jorge Donado, Sergio Jaramillo, Fernando De la Hoz, Cecilia Estrada, Lucía del Pilar Cortés, Amalia de Maldonado, Gloria Rey, Seroprevalencia de infección por virus de la hepatitis B y por virus de la inmunodeficiencia humana en una población de pacientes con múltiples transfusiones en cuatro hospitales, Colombia, Sur América , Biomédica: Vol. 29 Núm. 2 (2009)
- Rosa Magdalena Uscátegui, Adriana M. Correa, Jaime Carmona-Fonseca, Cambios en las concentraciones de retinol, hemoglobina y ferritina en niños palúdicos colombianos , Biomédica: Vol. 29 Núm. 2 (2009)
- Claudia M.E. Romero-Vivas, Luis Eduardo Castro, Lila Visbal, Ana María Santos, Esther Díaz, Miasis cutánea por Cochliomyia hominivorax (Coquerel) (Díptera: Calliphoridae) en el Hospital Universidad del Norte, Soledad, Atlántico , Biomédica: Vol. 29 Núm. 1 (2009)
| Estadísticas de artículo | |
|---|---|
| Vistas de resúmenes | |
| Vistas de PDF | |
| Descargas de PDF | |
| Vistas de HTML | |
| Otras vistas | |

























